Миокардит
"Подожди – и плохое само по себе исчезнет" Закон Хелрагна
Эпидемиология миокардита
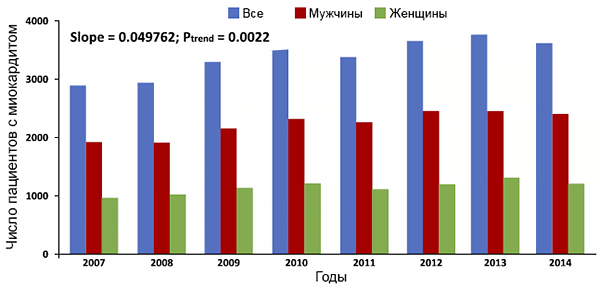
Shah Z, et al. Am J Card. 2019;1:131–6.
ПРИЧИНЫ МИОКАРДИТОВ
Инфекционный миокардит
• Вирусы: парвовирус B19, человеческого герпеса-6, Коксаки A и B, аденовирусы, эховирусы, гриппа A и B, гепатита C, ВИЧ-1, цитомегаловирус, Эпштейн-Барра, SARS-CoV-2.
• Бактерии: Staphylococcus, Streptococcus, Pneumococcus, Meningococcus, Gonococcus, Salmonella, Corynebacterium diphtheriae, Haemophilus influenzae, Mycobacterium (tuberculosis), Mycoplasma pneumoniae, Brucella.
• Спирохеты: Borrelia (болезнь Лайма), Leptospira.
• Грибы: Aspergillus, Actinomyces, Blastomyces, Candida, Coccidioides, Cryptococcus, Histoplasma, Mucormycoses, Nocardia, Sporothrix.
• Простейшие: Trypanosome cruzii (болезнь Чагаса), Toxoplasma gondii, Entamoeba, Leishmania.
• Рикетсии: Coxiella burnetii, R. rickettsii, R. tsutsugamuschi.
• Гельминты: Trichinella spiralis, Echinococcus granulosus, Taenia solium.
Иммунно-опосредованный миокардит
• Аллергены: вакцины, лекарства (амитриптилин, изониозид, колхицин, метилдопа, пенициллины, сульфонамиды, тетрациклин, тиазиды, фуросемид).
• Аутоантигены: лимофцитарный, гигантоклеточный, ассоциированный с иммунными заболеваниями (ревматоидный артрит, воспалительные болезни кишечника, системная красная волчанка, слеродермия, полимиозит, диабет 1 типа, тиреотоксикоз, ревматическая лихорадка).
• Аллоантигены: реакция отторжения трансплантанта.
Токсический миокардит
• Лекарства: антрациклины, циклофосфамид, литий, интерлейкин-2, клозапин.
• Тяжелые металлы: медь, железо, свинец.
• Физические агенты: радиация, электрический шок.
• Разные агенты: укусы животных (змей, скорпиона, насекомых), фосфор, мышьяк, феохромоцитома.
Вирусы в миокарде при изолированной диастолической дисфункции левого желудочка
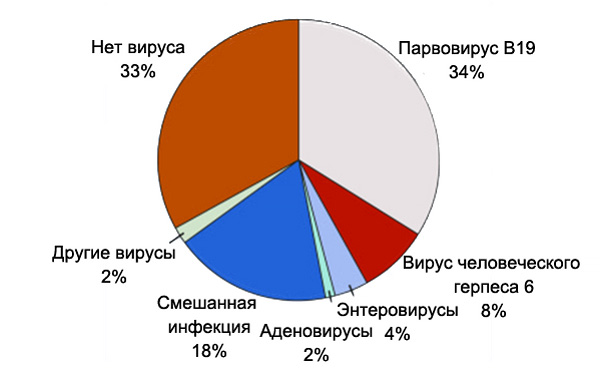
Tschope C, et al. Circulation. 2005;111:879–86.
ПРИЗНАКИ ВИРУСНОЙ ИНФЕКЦИИ
• Клиника миокардита в течение 1–4 нед после респираторной или гастроинтестинальной инфекции.
• Признаки инфекции вирусом Коксаки А (бессимптомная, мелкопузырчатая сыпь горла, конечностей, геморрагический конъюнктивит), Коксаки В (боли в горле, гастроинтестинальные симптомы, плевродиния — схваткообразная боль межреберных мышц), парвовирус В19 (сыпь на шеках и конечностях, симметричный полиартрит кистей рук).
• Серологические тесты: гепатит С, ВИЧ. Высокая частота антител к кардиотропным вирусам в популяции при отсутствии миокардита ограничивает тестирование (ESC).
• Воспалительный синдром: лихорадка, повышение СОЭ, С-реактивный белок.
• Эндомиокардиальная биопсия: полимеразная цепная реакция.
Вирусная инфекция у внезапно умерших
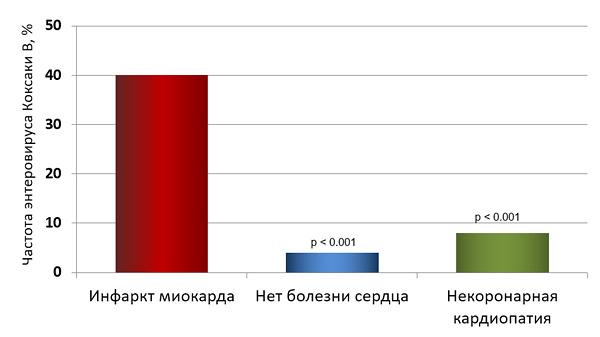
Andreoletti L, et al. J Am Coll Cardiol. 2007;50:2207–14.
КЛИНИКА МИОКАРДИТА
• Острые боли в грудной клетке: перикардит, псевдоишемические.
• Сердечная недостаточность: одышка в покое/нагрузке, утомляемость, симптомы лево- и правожелудочковой недостаточности.
• Сердцебиение, перебои, предобморок, обморок.
• Кардиогенный шок.
• Внезапная сердечная смерть.
ЭКГ при гигантоклеточном миокардите
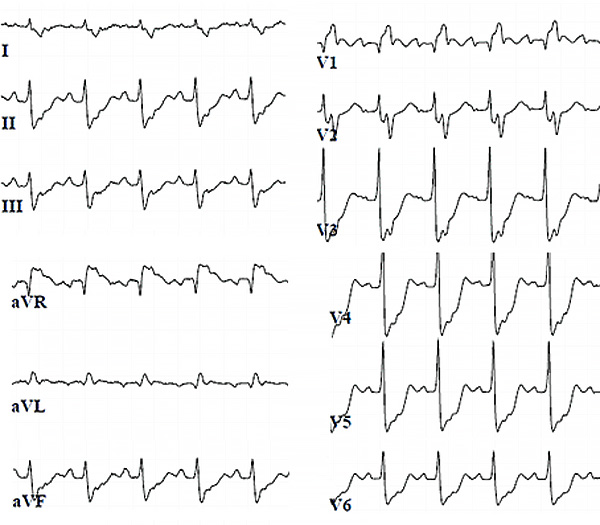
Voors A, 2013.
ДИАГНОСТИКА
• Коронарная ангиография: исключение обструктивной коронарной болезни.
• Сердечные биомаркеры: тропонины T/I, мозговой натриуретический пептид.
• Сердечные аутоантитела: повышаются при ДКМП, ОКС, у здоровых.
• Эхокардиография: дилатационная кардиомиопатия с быстрой динамикой, локальные нарушения сократимости, перикардит, внутрисердечные тромбы.
• ЭКГ, холтеровское мониторирование: АВ блокада 1–3 степени, блокады ножек пучка Гиса, нарушение внутрижелудочкового проведения, аномальный Q, изменения ST-T, экстрасистолия, тахиаритмии.
• Магнитро-резонансная томография: Т1-картирование (повышение отношения раннего гадолиниевого усиления миокарда и скелетных мышц [≥4], локальное повреждение с неишемическим типом распределения при позднем гадолиниевом усилении), Т2-картирование (локальное или глобальное усиление интенсивности сигнала [отек]).
• Эндомиокардиальная биопсия (иммуногистохимия): воспалительный инфильтрат, некроз миокарда, вирусы, исключение дилатационной кардиомиопатии и болезней накопления.
ЭКГ при коронавирусном миокардите
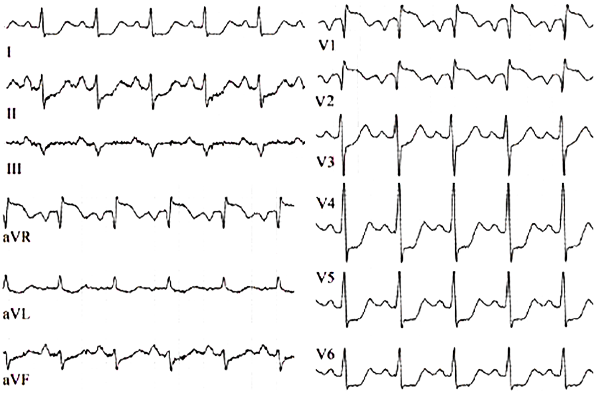
Rajpal S, et al. JACC. 2022;79:2144–52.
Характеристика отека миокарда при магнитно-резонансной томографии
• Инфаркт миокарда: трансмуральный отек соответствующий коронарным артериям.
• Острый миокардит: отек субэпипикардиально, боковая стенка, некоронарное распределение.
• Эозинофильный миокардит: отек неоднородный или диффузный.
• Саркоидоз: отек субэпипикардиально, мезокардиально или субэндокардиально, эффект кортикостероидов.
• Гипертрофическая кардиомиопатия: отек неоднородный, может быть связан с ишемией миокарда.
• Кардиомиопатия Такоцубо: нет рубцов, циркулярный отек верхушки и средней части миокарда, нет отложенного усиления.
Магнитно-резонансная томография
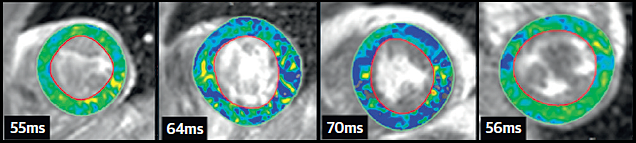
Слева направо: норма, острый миокардит, хронический миокардит, ДКМП. Lurz P, et al, 2016.
МОРФОЛОГИЧЕСКАЯ ДИАГНОСТИКА МИОКАРДИТА
• Клеточный тип: лимфоцитарный, эозинофильный, нейтрофильный, гигантоклеточный, грануломатозный, смешанный.
• Активность: легкий, умеренный, выраженный.
• Локализация: фокусный, сливной, диффузный, репаративный.
Морфология
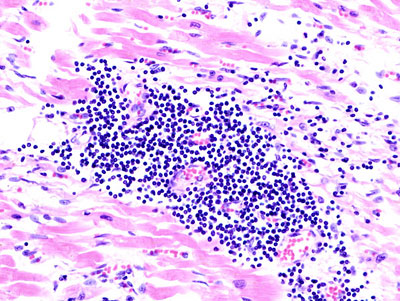
Лимфоцитарный воспалительный инфильтрат при вирусном миокардите.
ЭНДОМИОКАРДИАЛЬНАЯ БИОПСИЯ (HFA/HFSA/JHFS)
Показания
• Подозрение на фульминатный миокардит или острый миокардит с острой СН, дисфункцией левого желудочка и/или аритмией.
• Подозрение на миокардит у гемодинамически стабильного пациента.
• Дилатационная кардиомиопатия с недавней СН, умеренной-тяжелой дисфункцией левого желудочка, рефрактерностью к стандартному лечению (для исключения специфической этиологии).
• Подозрение на кардиотоксичность, ассоциированную с ингибиторами контрольных точек: острая СН с наличием или без гемодинамической нестабильности после начала лечения (первые ~4 цикла).
• Атриовентрикулярная блокада высокой степени, обморок и/или необъяснимая желудочковая аритмия (фибрилляция желудочков, желудочковая тахикардия, многофокусные желудочковые ЭС), рефрактерные к лечению, без очевидной болезни сердца или с минимальными структурными аномалиями.
• Аутоиммунные болезни с прогрессирующей СН, рефрактерной к лечению, с наличием или без устойчивой желудочковой аритмии и/или аномалиями проведения.
• Инфаркт миокарда без обструкции коронарных артерии/синдром Такоцубо с прогрессирующей дисфункцией левого желудочка и СН, с наличием или без устойчивой желудочковой аритмии и/или аномалиями проведения.
• Необъяснимая рестриктивная или гипертрофическая кардиомиопатия.
• Опухоль сердца.
• Трансплантация сердца (контроль отторжения, симптомы).
Противопоказания
Абсолютные
• Внутриссердечный тромб.
• Аневризма желудочка.
• Тяжелый трикуспидальный, легочной или аортальный стеноз.
• Механический протез аортального, трикуспидального клапана.
Относительные
• Активное кровотечение.
• Инфекция и лихорадка.
• Инфекционный эндокардит.
• Беременность.
• Недавнее (<1 мес) цереброваскулярное событие/транзиторная ишемическая атака.
• Неконтролируемая гипертензия.
• Тонкая стенка левого желудочка.
• Коагулопатия.
• Гиперчувствительность к контрастам.
• Несотрудничающий пациент.
КЛАССИФИКАЦИЯ МИОКАРДИТОВ
• Этиология: вирусы, бактерии, лекарства...
• Морфология: лимфоцитарный, эозинофильный, гигантоклеточный, гранулематозный (саркоидоз).
• Течение: фульминантный, острый (до 1 мес), хронический.
• Клиника: аритмии, дилатационная кардиомиопатия, сердечная недостаточность, кардиогенный шок.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Острый миокардит, фибрилляция предсердий, сердечная недостаточность. [I40.9]
□ Острый вирусный миокардит, АВ блокада 2 степени, тип II, СН. [I40.0]
□ Хронический миокардит, сердечная недостаточность со сниженной ФВЛЖ, III ФК. [I40.1]
□ Коронавирусная инфекция CОVID-19, двусторонняя пневмония, миокардит, фибрилляция предсердий. [U07.2]
Прогноз остро возникшей кардиомиопатии
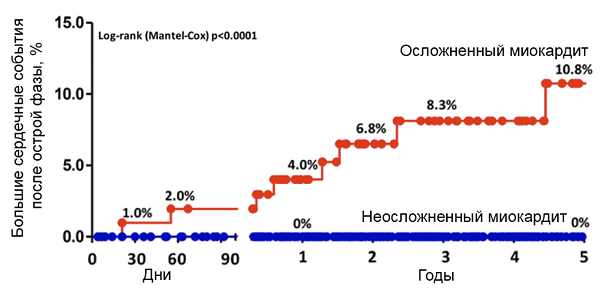
Ammirati E, et al. Circulation. 2018;138:1088–99.
ЛЕЧЕНИЕ
• Ограничить физические нагрузки в период острой фазы, на ≥6 мес у спортсменов.
• Исключить повреждающие факторы: алкоголь, другие лекарства.
• Лечение сердечной недостаточности: ИАПФ/БРА, бета-блокаторы, диуретики, дигоксин, трансплантация сердца.
• Аритмии: контроль ЧСС, временная кардиостимуляция.
• Боли в груди (перикардит, миоперикардит): аспирин 1500–3000 мг/сут, ибупрофен 1200–2400 мг/сут.
• Кортикостероиды: эозинофильный, гигантоклеточный, ассоциированный с системными заболеваниями соединительной ткани, вирус-негативный миокардиты, саркоидоз сердца.
• Препараты с недоказанным эффектом при вирусном миокардите: противовирусные, иммуноглобулин, кортикостероиды, цитостатики.