Пневмония внебольничная
"Если здоровье плохо — думай о чем-нибудь другом" Эдуард Бенсон
ОПРЕДЕЛЕНИЕ
Пневмония — инфекционное воспаление легочной паренхимы.
Причины внебольничной пневмонии
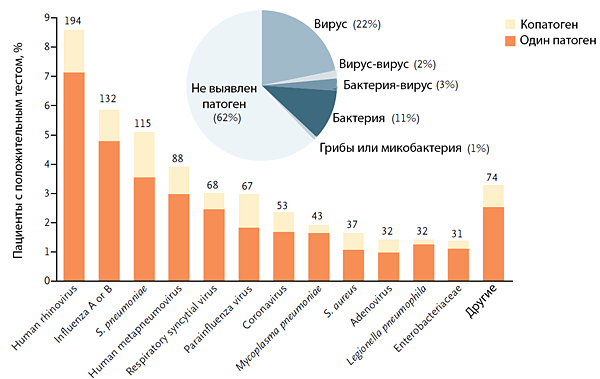
Jain S, et al. N Engl J Med. 2015;373:415–27.
ПРИЧИНЫ ПНЕВМОНИИ
• Респираторные вирусы: коронавирус SARS-CoV-2, риновирус, метапневмовирус человека, респираторный синцитиальный вирус, грипп А и В, парагрипп, аденовирус.
• Бактерии: Streptocoсcus pneumoniae, Haemophilus influenzae, Staphylococcus aureus, Mycoplasma pneumoniae, Chlamidia pneumoniae, Legionella pneumophila, Enterobacteriacae.
Streptocoсcus pneumoniae
Электронная фотография Streptocoсcus pneumoniae. Janice Haney Carr.
ОПРЕДЕЛЕНИЕ ВОЗБУДИТЕЛЯ
• Окраска по Граму и посев мокроты, посев крови.
• Тяжелая внебольничная пневмония.
• Эмпирическое лечение MRSA или P. aeruginosa.
• Предшествующая инфекция (особенно респираторная) MRSA или P. aeruginosa.
• Госпитализация и лечение парентеральными антибиотиками в последние 90 сут.
Глобальное число смертей от бактерий
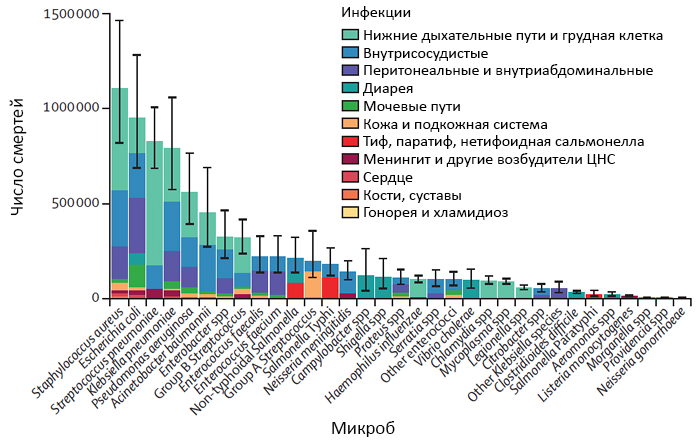
Ikuta K, et al. The Lancet. 2022;400:2221–48.
ДИАГНОСТИКА КЛИНИЧЕСКАЯ
• Кашель с мокротой.
• Лихорадка.
• Притупление перкуторного звука.
• Локально мелкопузырчатые, крепитирующие хрипы.
• Шкалы: диагностика пневмонии (GRACE consortium), тяжести (CRB-65, SMART-COP).
Отчеты по Mycoplasma pneumoniae Великобритании
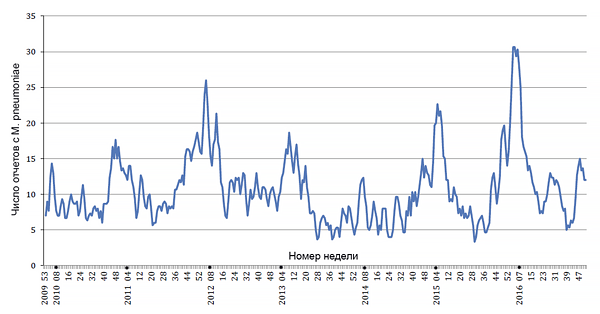
Public Health England.
ДИАГНОСТИКА ЛАБОРАТОРНАЯ
• Общий анализ крови.
• Пульсоксиметрия.
• Рентгенография: прямая, боковая. При разрешении симптомов за 5–7 сут контроль не требуется (1% рака за 90 сут).
• Компьютерная томография: при неинформативной рентгенограмме.
• УЗИ, плевральная пункция.
Рентгенография грудной клетки
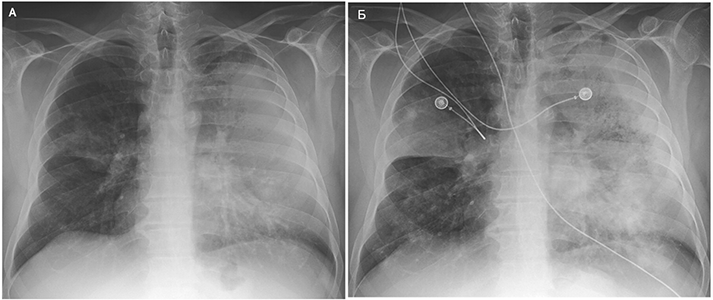
Диссеминированный легочной бластомикоз. 6 сут до госпитализации (А), 5 сут после (Б). Mansour M, et al. New Engl J Med. 2015;373:1554–64.
ОСЛОЖНЕНИЯ ПНЕВМОНИИ
• Плевральный выпот (неосложненный и осложненный).
• Эмпиема плевры.
• Деструкция/абсцедирование легочной ткани.
• Острый респираторный дистресс-синдром.
• Острая дыхательная недостаточность.
• Сепсис, септический шок (50% всех причин [ATS]).
• Вторичная бактериемия, сепсис, гематогенный очаги отсева.
• Перикардит, миокардит.
• Нефрит.
Ультразвуковое исследование легких
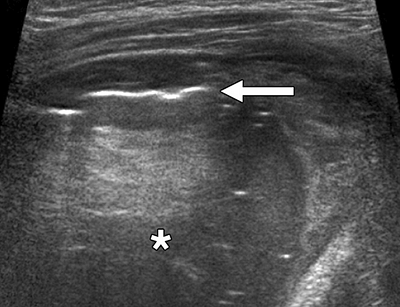
Стрелка — плеврит, звездочка — уплотнение. Schenck E, Rajwani K. Curr Opin Infect Dis. 2016;29:223–8.
КЛАССИФИКАЦИЯ ПНЕВМОНИИ
• Условия: внебольничная, госпитальная (>48 ч после госпитализации).
• Локализация: сегмент, доля, легкое.
• Тяжесть: тяжелая, нетяжелая.
• Этиология: Streptococcus pneumoniae, Mycoplasma pneumoniae, Chlamidia pneumoniae, Pneumocystis jiroveci...
• Особые формы: интерстициальная (± с аутоиммунными признаками [ESC]), эозинофильная.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Внебольничная пневмония (Str. pneumoniae), в нижней доле справа, нетяжелая. [J13]
□ Внебольничная пневмония верхней доли слева, тяжелая. [J18.1]
□ Внебольничная пневмония двухсторонняя, вызванная коронавирусом (COVID-19), тяжелая. [U07.2]
Динамика госпитальной летальности от пневмонии в Иркутске
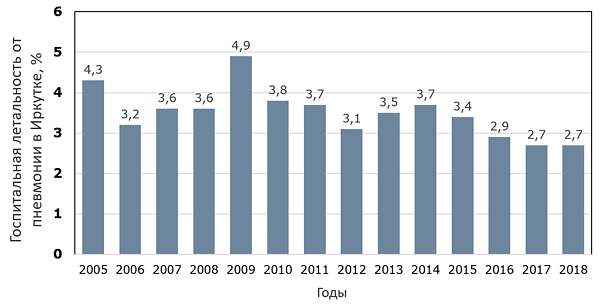
ИркутскСтат, 2019.
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ (ERS/ESCMID)
• Подозрение на тяжелую пневмонию (оглушенность, тахипноэ >30, тахикардия >100, гипотензия <90/60 мм рт. ст.).
• Нет эффекта на антибиотики.
• Пожилые с повышенным риском осложнений (коморбидность: диабет, сердечная недостаточность, умеренная/тяжелая ХОБЛ, болезни печени, почек, злокачественные новообразования).
• Подозрение на легочную эмболию.
• Подозрение на злокачественное новообразование.
Время начала антибиотиков и смертность от внебольничной пневмонии
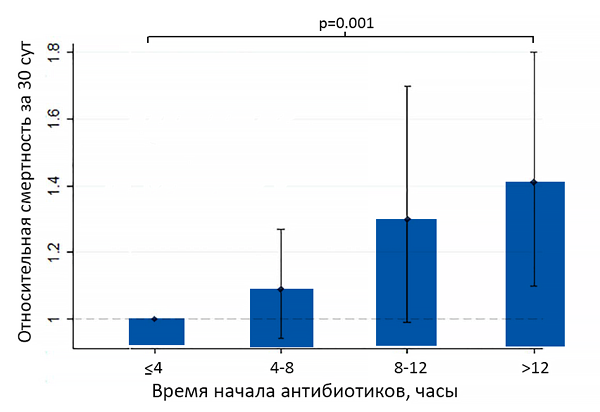
Daniel P, et al. Thorax. 2016;71:568–70.
КРИТЕРИИ ТЯЖЕЛОЙ ПНЕВМОНИИ (IDSA/ATS)
Большие критерии
• Септический шок с необходимостью вазопрессоров (>4 ч).
• Потребность в механической ИВЛ.
Малые критерии
• Частота дыхания ≥30 в мин.
• PaO2/FiO2 ≤250.
• Поражение >2 долей по R.
• Оглушенность/дезориентация.
• Уремия с азотом мочевины >20 мг/дл.
• Лейкопения <4•109/л.
• Тромбоцитопения <100•1012/л.
• Гипотермия <36°C.
• Гипотензия, требующая агрессивной инфузии.
Перевод в ПИТ: 1 большой или 3 малых критерия.
Кортикостероиды при тяжелой внебольничной пневмонии
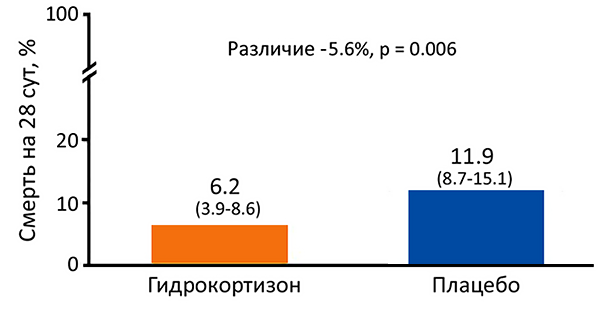
Dequin P, et al. N Engl J Med. 2023;21:1931–41.
ЛЕЧЕНИЕ ПНЕВМОНИИ
• Антибиотики.
• Кортикостероиды при тяжелой пневмонии, рефрактерном септическом шоке (ATS/IDSA; CRICS-TriGGERSep).
• Назначение противокашлевых препаратов, отхаркивающих, муколитиков, антигистаминных и бронходилататоров, физиотерапии нецелесообразно (ERS/ESCMID).
АНТИБАКТЕРИАЛЬНОЕ ЛЕЧЕНИЕ (IDSA/ATS, 2019)
Амбулаторно, без коморбидности, риска MRSA или P.aeruginosa
• Азитромицин 500 мг и далее 250 мг однократно.
• Кларитромицин 500 мг дважды или 1000 мг продленного однократно.
• Доксициклин 100 мг дважды.
• Амоксициллин 1 г 3 раза.
Амбулаторно, есть сопутствующие болезни
• Бета-лактам: амоксициллин/клавуланат 500/125 мг 3 раза, 875/125 мг дважды, цефуроксим 500 мг дважды + макролид.
• Респираторный фторхинолон: левофлоксацин 750 мг, моксифлоксацин 400 мг, гемифлоксацин 320 мг однократно.
Стационар, нетяжелая
• Ампициллин-сульбактам 1.5–3 г через 6 ч, цефотаксим 1–2 г через 8 ч, цефтриаксон 1–2 г + азитромицин 500 мг однократно или кларитромицин 500 мг дважды.
• Левофлоксацин 750 мг, моксифлоксацин 400 мг однократно.
Стационар, тяжелая
• Бета-лактам + маколид.
• Бета-лактам + респираторный фторхинолон.
• MRSA: ванкомицин 15 мг/кг, линезолид 600 мг через 12 ч.
• P. aeruginosa: пиперациллин-тазобактам 4.5 г, имипенем 500 мг через 6 ч; меропенем 1 г, цефепим 2 г, цефтазидим 2 г, азтреонам 2 г через 8 ч.
Частота общей и аритмогенной смерти при лечении антибиотиками
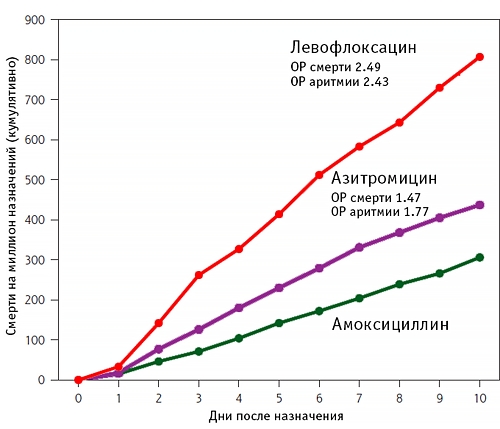
Rao G, et al. Ann Fam Med. 2014;12:121–7.
ДЛИТЕЛЬНОСТЬ ЛЕЧЕНИЯ
• Минимум 5 сут.
• MRSA или P.aeruginosa 7 сут.
• Без лихорадки (≤37.8°C) в течение 48 ч.
Частота пневмонии после начала вакцинации
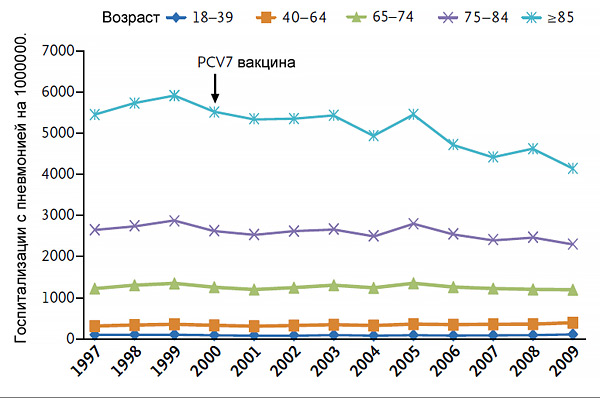
Griffin M, et al. NEJM. 2013;369:155–63.
ПОКАЗАНИЯ К ПРОТИВОПНЕВМОКОККОВОЙ ВАКЦИНАЦИИ (PPSV23, PCV13)
• Иммунокомпетентные пожилые >65 лет.
• <65 лет с хроническими заболеваниями.
• Спленэктомия.