Острые коронарные синдромы
"Сначала победи, потом сражайся"
Распространенность инфаркта миокарда
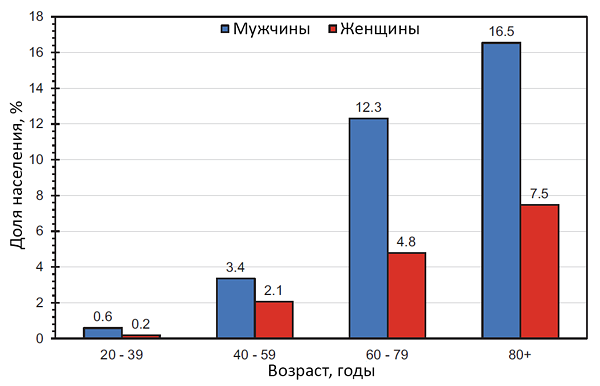
Heart Disease and Stroke Statistics — 2024.
ОПРЕДЕЛЕНИЕ ОСТРОГО КОРОНАРНОГО СИНДРОМА
Клинические симптомы острой ишемии миокарда, включая инфаркт миокарда и нестабильную стенокардию, обычно вызванные атеросклерозом коронарных артерий и ассоциирующиеся с повышением риска сердечной смерти (ACC/AHA).
Диагнозы в отделении неотложной кардиологии при подозрении на ОКС
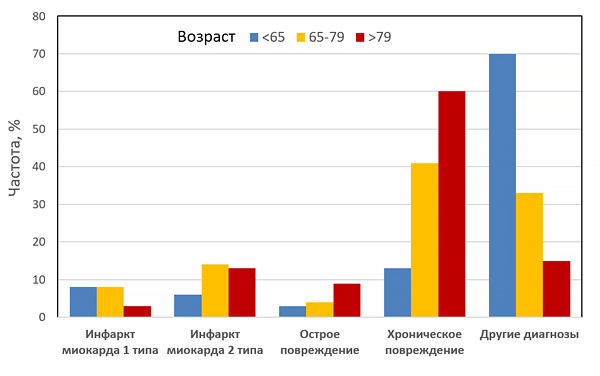
Etaher A, et al. Am J Med. 2021;8:1019–1028.e1.
ТИПЫ ИНФАРКТА МИОКАРДА (ESC/ACCF/AHA/WHF)
• Тип 1: Коронарный атеротромбоз.
• Тип 2: Дисбаланс между снабжением миокарда кислородом и потребностью, не связанный с коронарным тромбозом.
• Тип 3: Сердечная смерть.
• Тип 4a: Последствия коронарного вмешательства.
• Тип 4b: Тромбоз стента.
• Тип 4c: Рестеноз внутри стента или после ангиопластики.
• Тип 5: Последствия коронарного шунтирования.
Расслоение коронарной артерии
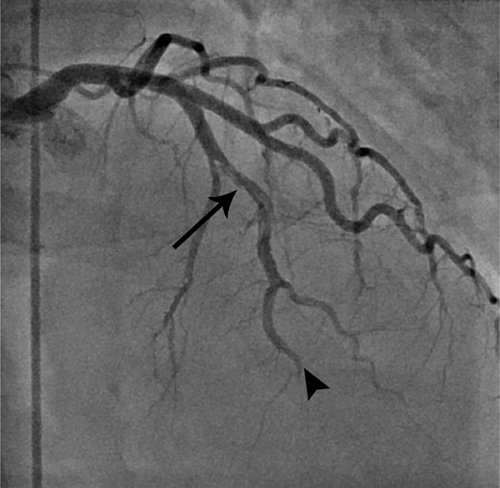
Расслоение и дистальный тромбоз передней нисходящей коронарной артерии.
Алгоритм диагностики острого коронарного синдрома (ACC)
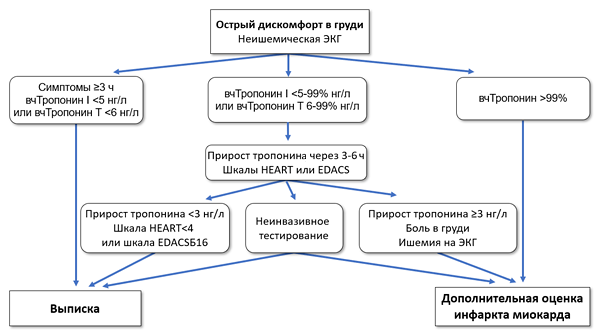
JACC. 2022;20:1925–60.
КРИТЕРИИ ДИАГНОЗА ИНФАРКТА МИОКАРДА (ESC/ACCF/AHA/WHF)
Инфаркт миокарда 1–2 типовОстрое повреждение миокарда с клиникой миокардиальной ишемии и повышением и/или снижением сердечного тропопнина, если хотя бы одно значение выше порогового уровня (99 перцентиля) и присутствует хотя бы один признак:
• симптомы ишемии миокарда;
• новые ишемические изменения ЭКГ;
• формирование патологических зубцов Q на ЭКГ;
• визуализационные признаки новой потери жизнеспособного миокарда или нарушений локальной сократимости, характерные для ишемической этиологии;
• внутрикоронарный тромб при ангиографии или аутопсии (не для 2 типа).
Инфаркт миокарда 3 типа
Сердечная смерть с симптомами, возможно связанными с ишемией миокарда, сопровождающаяся предположительно новыми ишемическими изменениями ЭКГ или фибрилляцией желудочков, если смерть наступила до получения образцов крови или до повышения уровня биомаркеров или инфаркт миокарда выявлен при аутопсии.
Инфаркт миокарда 4 типа
В период до 48 ч после чрескожного коронарного вмешательства уровень тропонина повысился >5 раз от порогового уровня при исходно нормальном уровне или >20% при исходно повышенном содержании (стабильном или снижающемся). Дополнительно присутствует хотя бы один признак: симптомы ишемии миокарда, новые ишемические изменения или патологический зубец Q на ЭКГ, визуализационные признаки новой потери жизнеспособного миокарда или нарушений локальной сократимости, характерные для ишемической этиологии, ангиографические признаки снижения кровотока вследствие процедуры, тромбоз стента или рестеноз.
Инфаркт миокарда 5 типа
В период до 48 ч после коронарного шунтирования уровень тропонина повысился >10 раз от порогового уровня при исходно нормальном уровне или >20 % и >10 раз от порогового уровня при исходно повышенном содержании (стабильном или снижающемся). Дополнительно присутствует хотя бы один признак: патологический зубей Q на ЭКГ, ангиографические признаки окклюзии шунта или нативной коронарной артерии, визуализационные признаки новой потери жизнеспособного миокарда или нарушений локальной сократимости, характерные для ишемической этиологии.
Инфекция и риск инфаркта миокарда
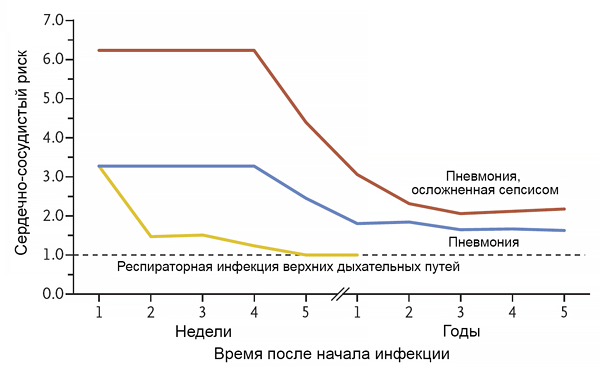
Musher D, et al. N Engl J Med. 2019;2:171–6.
КРИТЕРИИ ПЕРЕНЕСЕННОГО ИНФАРКТА МИОКАРДА (ESC/ACCF/AHA/WHF)
• Патологические зубцы Q c симптомами или без них при отсутствии неишемических причин.
• Визуализационные признаки (эхокардиография, сцитниграфия) утраты жизнеспособного миокарда, характерные для ишемической этиологии.
• Патоморфологические признаки перенесенного инфаркта миокарда.
Морфология
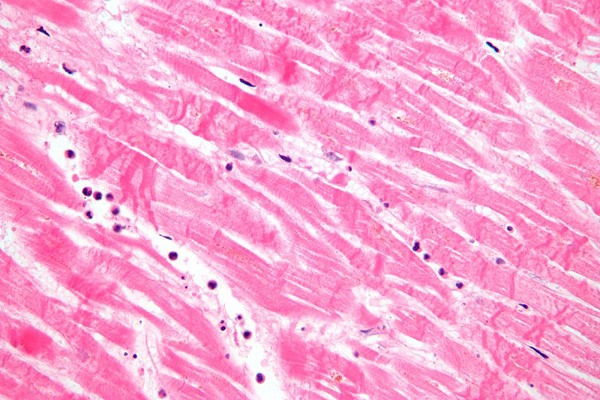
Некроз с каролизом (потеря ядер), отеком и воспалительным инфильтратом из моноцитов.
ПАТОГЕНЕЗ ИНФАРКТА МИОКАРДА
• Тромб при разрыве или эрозии атеросклеротической бляшки.
• Спазм на фоне атеросклероза, эмболия в коронарную артерию.
• Некоронарогенный факторы: лихорадка, тахикардия, тиреотоксикоз (вазоспазм), анемия, гипоксемия, гипотензия, аллергия (вазоспазм).
Причины болей в груди в отделении неотложной помощи
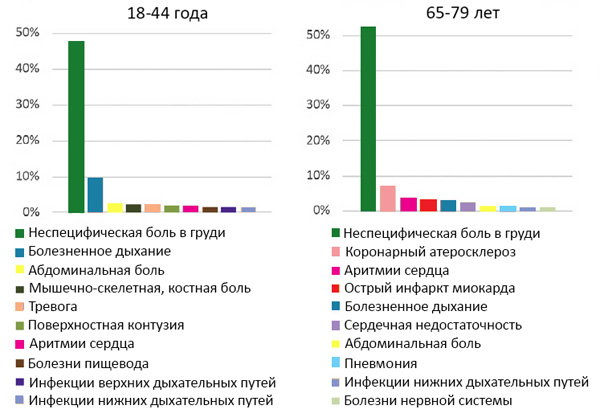
Hsia R, et al. JAMA Intern Med. 2016;176:1029–32.
ДИАГНОСТИКА КЛИНИЧЕСКАЯ
Типичная• Дискомфорт или боли в грудной клетке, более 20 мин, отсутствие связи с положением тела, кашлем и дыханием, нет эффекта нитроглицерина.
Атипичная
• Дискомфорт в шее, челюсти, руках, между лопаток, эпигастрии.
• Одышка.
• Общая слабость.
• Обморок.
• Острое нарушение мозгового кровообращения.
• Тошнота, рвота.
• Без симптомов.
Смертность от синдрома Такоцубо и инфаркта миокарда
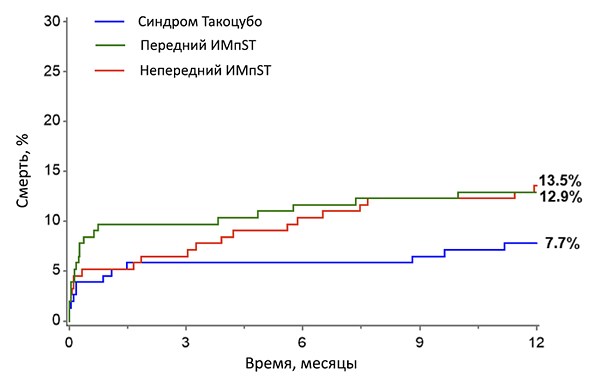
Zeijlon R, et al. ESC Heart Failure. 2021;2:1314–23.
ДИНАМИКА БИОМАРКЕРОВ ПОВРЕЖДЕНИЯ (AACC; van Beek D et al, 2016)
• вчТропонин Т: подъем 1 ч, пик 12 ч, длительность 5–14 ч.
• вчТропонин I: подъем 1 ч, пик 12 ч, длительность 4–7 ч.
• Креатинкиназа-МВ: подъем 4 ч, пик 24 ч, длительность 1–3 ч.
ЭЛЕКТРОКАРДИОГРАММА (ESC/ACCF/AHA/WHF)
Острая ишемия миокарда (нет БЛНПГ или гипертрофии левого желудочка)• Новые ишемические изменения в двух смежных отведениях.
• Подъем ST ≥1 мм, исключая отведения V2–3.
• Подъем ST ≥2 мм у мужчин (≥2.5 мм до 40 лет) и ≥1.5 мм у женщин в V2–3.
• Новая горизонтальная или нисходящая депрессия сегмента ST ≥0.5 мм.
• Новая инверсия зубца Т ≥1 мм при доминирующих зубцах R или R/S >1.
Предшествующий инфаркт миокарда
• Комплексы QS или зубцы Q ≥0.03 сек и глубиной ≥1 мм в двух смежных отведениях.
• Комплексы QS или зубцы Q ≥0.02 сек в V2–3.
• Зубец R ≥0.04 сек в V1–2 и соотношение R/S ≥1 в сочетании с конкордантным положительным зубцом T без нарушения проводимости.
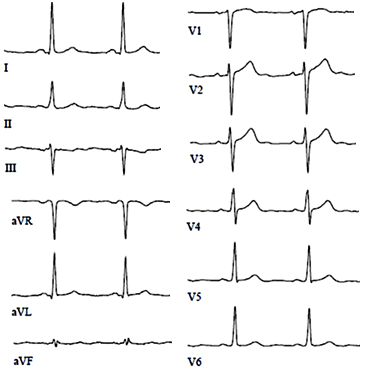
ЭКГ при полной окклюзии левой нисходящей артерии
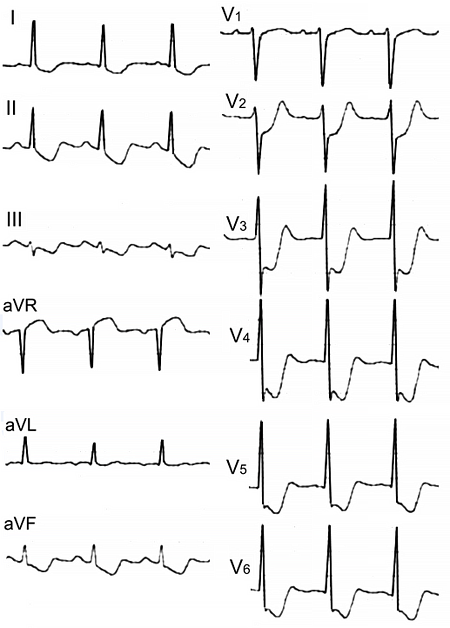
ЭКГ при окклюзии левой главной коронарной артерии
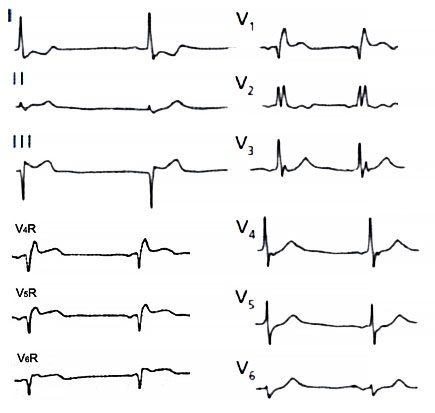
ЭКГ при инфаркте миокарда правого желудочка
ОСЛОЖНЕНИЯ ИНФАРКТА МИОКАРДА
• Острая сердечная недостаточность: кардиогенный шок, отек легкого.
• Разрыв миокарда.
• Фибрилляция желудочков, асистолия.
• Аритмии сердца: желудочковая тахикардия, дисфункция/синдром слабости синусового узла, атриовентрикулярная блокада.
• Аневризма левого желудочка.
• Внутрисердечный тромбоз.
• Осложнения, связанные с лечением: гастроинтестинальные язвы и кровотечения, геморрагический инсульт, гипотензия.
Подъем сегмента ST
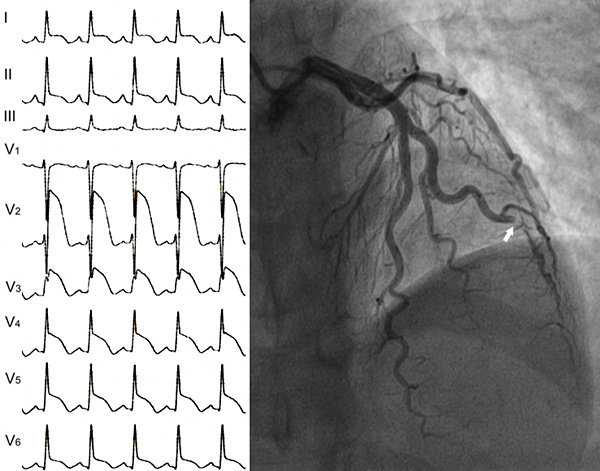
Инфаркт миокарда с подъемом ST, вызыванный вазоспазмом, у пациентки 25 лет с феохромоцитомой. Bhasin D, et al. Circulation. 2021;2:197–201.
НЕАТЕРОСКЛЕРОТИЧЕСКИЕ ПРИЧИНЫ ИНФАРКТА МИОКАРДА
• Васкулит, артериит.
• Гипертрофия левого желудочка.
• Эмболия в коронарные артерии (холестерин, воздух, септические эмболы).
• Врожденные аномалии коронарных артерий.
• Травма коронарных артерий.
• Коронарный вазоспазм.
• Химические вещества: кокаин, амфетамины, эфедрин.
• Гипоксемия: тяжелая анемия, дыхательная недостаточность.
• Острый аортальный синдром.
• Другие болезни: синдром Марфана, болезнь Кавасаки, прогерия.
Повышение тропонина после коронарного вмешательства
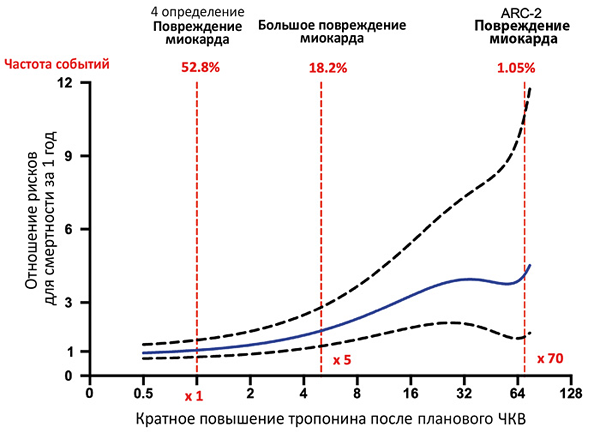
ЧКВ — чрескожное коронарное вмешательство. Silvain J, et al. Eur Heart J. 2021;4:323–34.
КРИТЕРИИ КАРДИОМИОПАТИИ ТАКОЦУБО (Mayo Clinic)
• Подозрение на острый инфаркт миокарда с прекордиальными болями и подъемом ST в острую фазу.
• Преходящая гипокинезия или акинезия средних и верхушечных областей левого желудочка и функциональная гиперкинезия базальных отделов при эхокардиографии.
• Нормальные коронарные артерии (сужение <50%) в первые 24 ч после начала симптомов.
• Отсутствие значительной травмы головы, внутримозгового кровоизлияния, подозрения на феохромоцитому, миокардит или гипертрофическую кардиомиопатию.
Правосторонний отек легкого
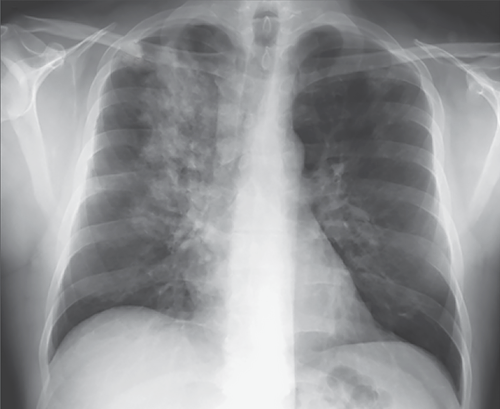
Отек верхней доли справа, связанный с острой митральной регургитаций при инфаркте папиллярных мышц.
КЛАССИФИКАЦИЯ ОСТРЫХ КОРОНАРНЫХ СИНДРОМОВ
ST на электрокардиограмме
• Инфракт миокарда с подъемом ST.
• Острый коронарный синдром/инфаркт миокарда без подъема ST.
• Острое повреждение миокарда.
Типы (причины)
• 1–5 типы.
Локализация по ЭКГ
• Перегородка: V1–2.
• Передняя стенка левого желудочка: V3–4.
• Боковая стенка левого желудочка: V5–6.
• Задняя стенка левого желудочка: V7–9.
• Нижняя стенка левого желудочка: V2–3, aVF.
• Правый желудочек: V3R–4R.
Особые формы
• Необструктивная коронарная болезнь.
• Расслоение коронарной артерии.
• Коронарная ангиопластика.
• Тромбоз стента.
Уровни тропонина при инфаркте и повреждении миокарда
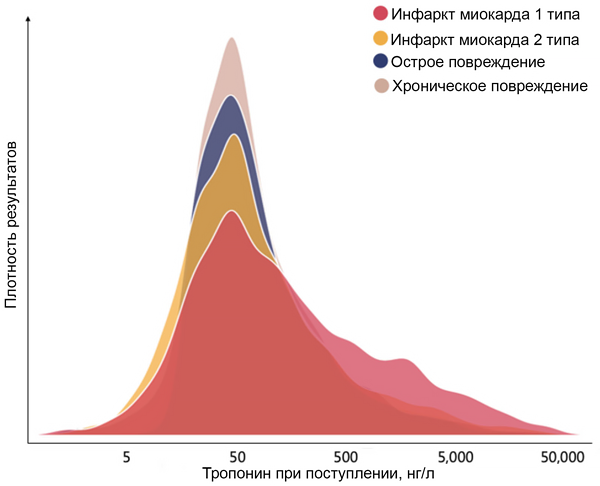
Wereski R, et al. Circulation. 2021;7:528–38.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Острый коронарный синдром, возможный. [I20.0]
□ Инфаркт миокарда с подъемом ST на фоне БЛНПГ (тромболизис 12.06.2020, 12:10), Killip II. [I21.3]
□ Острый коронарный синдром без подъема ST (1.03.2020, 22:40), полиморфная желудочковая тахикардия. [I21.4]
□ Пароксизмальное типичное трепетание предсердий (1:1), осложненное инфарктом миокарда 2 типа (14.11.2019). [I48.3]
□ Стентирование передней нисходящей коронарной артерии (Xience Alpine, 10.09.2020). Инфаркт миокарда 4б типа без подъема ST, передний (10.11.2020). [I21.4]
□ Инфаркт миокарда без подъема ST (29.11.2015), ассоциированный с амфетамином. [I21.4]
Прогноз инфаркта миокарда 1 и 2 типов (SWEDEHEART)
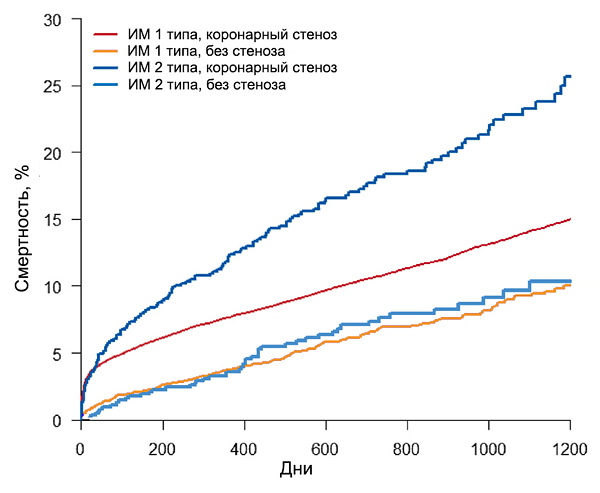
Baron T, et al. Am J Med. 2016;129:398–406.
ВИДЫ РЕПЕРФУЗИИ ПРИ ИНФАРКТЕ МИОКАРДА С ПОДЪЕМОМ ST
• Тромболизис (фибринолиз): тканевой активатор плазминогена (алтеплаза болюс 15 мг + инфузия до 85 мг за 90 мин, тенектеплаза болюс 30–50 мг), стрептокиназа 1.5 млн МЕ за 30 мин, рекомбинантная стафилокиназа болюс 15 мг.
• Инвазивная: первичное чрескожное коронарное вмешательство.
• Фармаконвазивная: тромболизис (догоспитальный) с последующим чрескожным коронарным вмешательством.
Бригада неотложной помощи
ПОКАЗАНИЯ ДЛЯ РЕПЕРФУЗИИ ПРИ ИНФАРКТЕ МИОКАРДА С ПОДЪЕМОМ ST (ACCF/AHA; ESC)
Общие показания
• <12 ч от начала дискомфорта в груди.
• Подъем ST ≥1 мм в 2 смежных отведениях (V1–6 или I, aVL или II, III, aVF или V3–4R).
• Клинические и/или электрокардиографические признаки сохраняющейся/рецидивирующей ишемии миокарда в период >12 ч.
Инвазивная реперфузия
• Предпочтительный метод при соответствующих сроках и опытном операторе.
• Острая сердечная недостаточность Killip III–IV.
• Тромболитики неэффективны или противопоказаны.
• Пациент переносит рентгенконтрастные препараты.
Тромболизис
• Задержка инвазивной реперфузии ≥120 мин после диагноза.
• <2–3 ч от начала симптомов при низком риске кровотечений, задержка инвазивной реперфузии.
• Отсутствие противопоказаний к тромболитикам.
• Анафилаксия на рентгенконтрасты.
Годовая смертность и время реперфузии (CAPTIM, WEST)
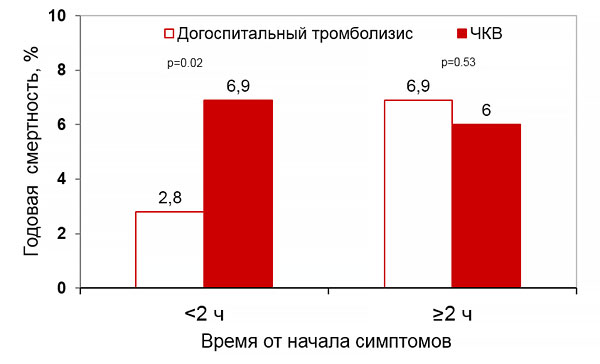
Westerhout C, et al. Am Heart J. 2011;161:283–90.
ПРОТИВОПОКАЗАНИЯ ДЛЯ ТРОМБОЛИЗИСА (ESC)
Абсолютные
• Предшествующая внутричерепное кровоизлияние или инсульт неизвестной природы в любое время.
• Ишемический инсульт в предшествующие 6 мес. (исключая первые 4,5 ч).
• Повреждения или новообразования центральной нервной системы или артериовенозные мальформации.
• Большая травма, хирургическое вмешательство, повреждение головы, желудочно-кишечное кровотечение в течение предыдущего месяца.
• Активное кровотечение или геморрагическое заболевание (исключая месячные).
• Расслоение аорты.
• Некомпрессируемые пункции (например, подключичная вена или люмбальная) в предшествующие 24 ч.
Относительные
• Транзиторная ишемическая атака в предшествующие 6 мес.
• Терапия оральными антикоагулянтами.
• Беременность или первая неделя после родов.
• Рефрактерная артериальная гипертензия (АД систолическое >180 и/или АД диастолическое >110 мм рт. ст.).
• Тяжелые заболевания печени.
• Инфекционный эндокардит.
• Активная гастродуоденальная язва.
• Длительная (>10 мин) или травматичная реанимация.
Время до первичной ангиопластики и летальность
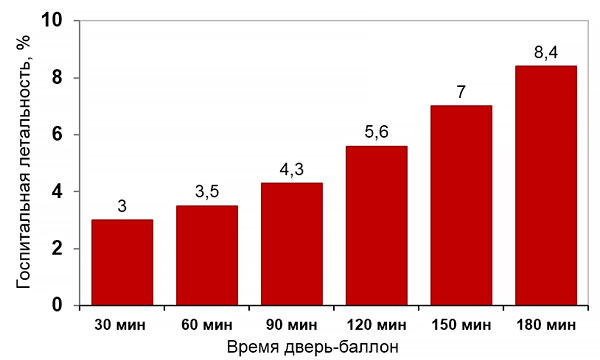
Rathore S, et al. BMJ. 2009;338:b1807.
ПОКАЗАНИЯ ДЛЯ ИНВАЗИВНОГО ЛЕЧЕНИЯ ПРИ ОКС БЕЗ ПОДЪЕМА ST (ESC)
Экстренное лечение (до 2 ч)
• Нестабильная гемодинамика или кардиогенный шок.
• Острая сердечная недостаточность, обусловленная ишемией миокарда.
• Рецидивирующие/рефрактерные ангинозные боли.
• Жизнеугрожающая аритмия.
• Механические осложнения инфаркта миокарда.
• Рецидивирующие изменения ST-T, особенно подъем ST.
Ранее лечение (<24 ч)
• Инфаркт миокарда без подъема ST, диагностированный по алгоритму ESC.
• Динамические измерения ST–T.
• Преходящий подъем ST.
• Шкала GRACE >140.
Варианты антитромботического лечения (ESC)
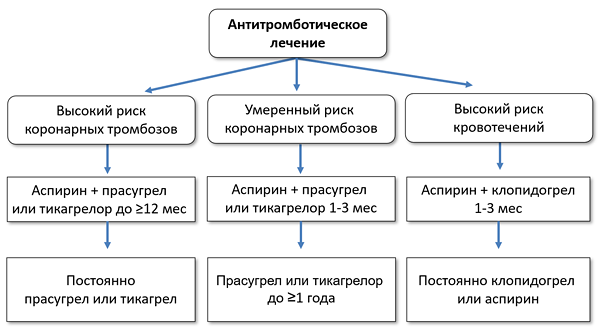
ЛЕЧЕНИЕ МЕДИКАМЕНТОЗНОЕ
• Дезагреганты: аспирин + тикагрелор или прасугрел (при ЧКВ) или клопидогрел.
• Фондапаринукс или эноксапарин или нефракционированный гепарин (инфузия).
• Бета-блокаторы: атенолол, метопролол, пропранолол.
• ИАПФ: лизиноприл, зофеноприл, каптоприл.
• Нитраты (инфузия нитроглицерина): при рецидивирующих болях, сердечной недостаточности, гипертензии.
Сравнение баллонной контрпульсации и внутрисердечного насоса при кардиогенном шоке
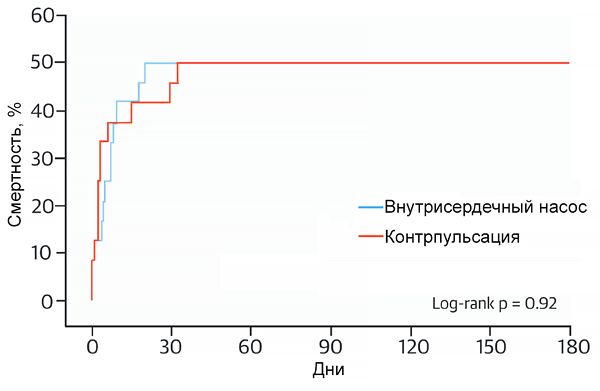
Ouweneel D, et al. J Am Coll Card. 2017;69:278.
ВТОРИЧНАЯ ПРОФИЛАКТИКА
• Противотромботические препараты: аспирин, тикагрелор, прасугрел, клопидогрел.
• Бета-блокаторы: атенолол, бисопролол, карведилол, метопролол.
• ИАПФ: лизиноприл, эналаприл, рамиприл, зофеноприл.
• Статины: розувастатин 20–40 мг, аторвастатин 80 мг.
• Коррекция факторов риска: снижение АД <130/80 мм рт. ст., отказ от курения, контроль гликемии (HbA1c 6.5–7% не допуская гипогликемии) с помощью иНГЛТ-2 или арГПП-1, физические нагрузки, средиземноморская диета.