Болезни клапанов сердца
"Острова медицины "высоких технологий" в море неадекватного здравоохранения не улучшат общее здоровье населения"
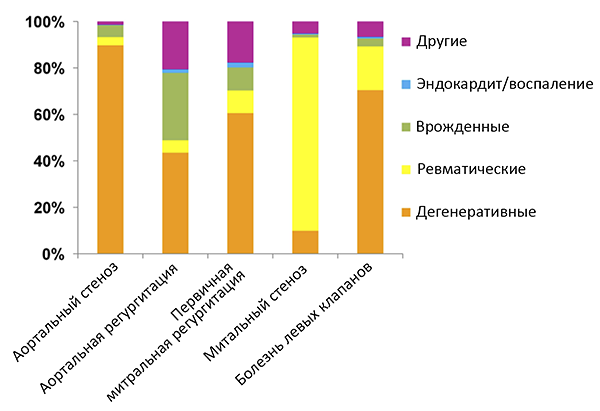
Распространенность болезней клапанов сердца

Iung B, al. Circulation. 2019;140:115–69.
ПРИЧИНЫ
• Дегенеративная/кальцифицирующая болезнь клапанов (стеноз, регургитация).
• Двустворчатый аортальный клапан (стеноз, регургитация).
• Ревматическая болезнь сердца (стеноз, регургитация).
• Инфекционный эндокардит (регургитация).
• Коронарная болезнь с поражением папиллярных мышц (митральная регургитация).
Этиология болезней клапанов сердца
Iung B, al. Circulation. 2019;140:115–69.
ДИАГНОСТИКА
• Сердечная недостаточность, головокружение, обморок.
• Нарушения ритма сердца.
• Шум в сердце при аускультации.
• Перегрузка камер сердца по ЭКГ.
• Эхокардиография трансторакальная (динамика), чреспищеводная.
• Мозговой натрийуретический пептид.
• АСЛ-О, креатинин, рСКФ, билирубин, трансаминазы.
• Консультация отоларинголога, стоматолога.
• Шкалы EuroScore II, ACS NSQIP.
• Тест 6-минутной ходьбы.
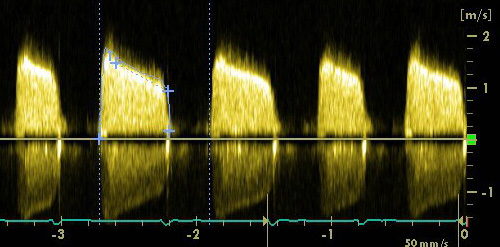
Эхокардиография при митральном стенозе
Эхокардиография при митральной регургитации

Разрыв задней створки.
ИНТЕРВАЛЫ ЭХОКАРДИОГРАФИИ
• Легкая болезнь клапана: 3–5 лет.
• Умеренная болезнь клапана: 1–2 года.
• Тяжелая асимптомная болезнь клапана: 6–12 мес.
• Тяжелая симптомная, дилатация левого желудочка, значительное изменение размеров, близость критериев хирургического лечения: 2–6 мес.
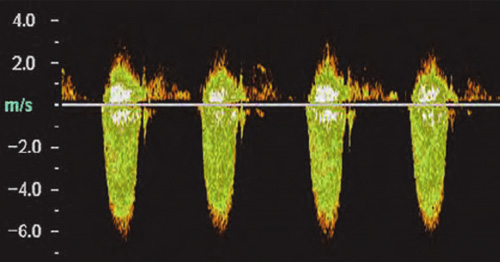
Эхокардиография при аортальном стенозе
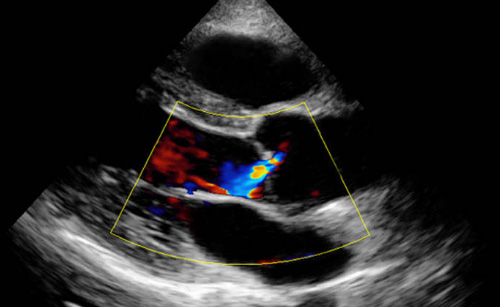
Эхокардиография при аортальной регургитации
КРИТЕРИИ ТЯЖЕЛОЙ БОЛЕЗНИ КЛАПАНОВ (EAE/ASE; ESC)
Аортальная регургитация
• Vena contracta ≥7 мм.
• Эффективная площадь отверстия регургитации EROA ≥30 мм².
• Объем регургитации ≥60 мл.
• Фракция регургитации ≥50%.
• Дилатация левого предсердия.
Аортальный стеноз
• Площадь отверстия <1.0 см² или <0.6 cm²/m².
• Пиковая скорость >4.0 м/с.
• Средний градиент давления >40 мм рт. ст.
Митральная регургитация
• Vena contracta ≥7 мм.
• Эффективная площадь отверстия регургитации EROA ≥40 мм².
• Объем регургитации ≥60 мл.
• Фракция регургитации ≥50%.
• Конечно-систолический диаметр левого желудочка ≥40 мм.
• Диаметр левого предсердия ≥55 мм или объем ≥60 мл/м².
Митральный стеноз
• Площадь отверстия <1.0 см².
• Средний градиент давления >10 мм рт. ст.
Трикуспидальная регургитация
• Vena contracta ≥ 7 мм.
• Эффективная площадь отверстия регургитации EROA ≥40 мм².
• Объем регургитации ≥45 мл.
"Фарфоровая" аорта
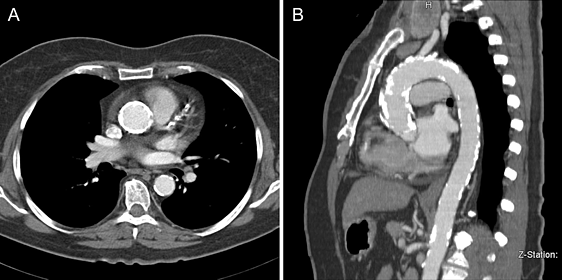
Распространенная кальцификация аорты со стенозом клапана. Предпочтительнее транскатетерная замена клапана.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Ревматический митральный стеноз (S 1.8 см²), аортальный стеноз и регургитация. ХСН III ФК, IIБ ст. [І08.0]
□ Инфаркт миокарда с подъемом ST передней стенки (12:45, 11.05.2019). Дисфункция папиллярных мышц, митральная регургитация (45 мл), Killip III. [I21.0]
□ Кальцифицирующий стеноз аортального клапана (ΔP 95 мм рт. ст.), обмороки, стенокардия II ФК, ХСН II ФК. [I35.0]
□ Аортальный стеноз тяжелый (0.4 см²) с низким градиентом и сохраненной ФВЛЖ. Транскатетерная имплантация клапана Edwards SAPIEN 3 (11.02.2019). ХСН II ФК. [I35.0]
□ Пролапс митрального клапана, выраженная регургитация (66 мл). Хроническая сердечная недостаточность III ФК. [I34.1]
□ Дегенеративный митральный стеноз и регургитация. Имплантация механического митрального клапана (2018). Хроническая сердечная недостаточность II ФК. [І34.9]
Смертность пациентов с нелеченным аортальным стенозом
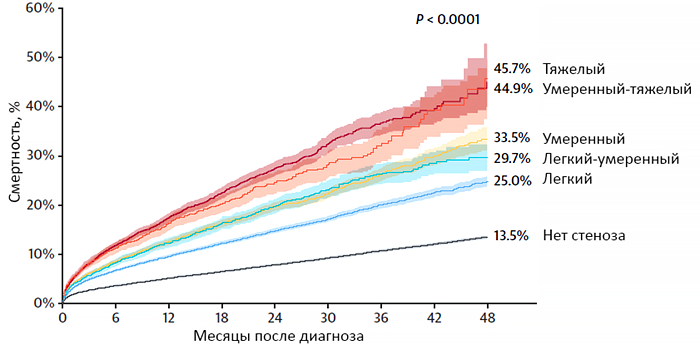
Genereux P, et al. JACC. 2023;22:2101–9.
ЛЕЧЕНИЕ
• Сердечная недостаточность: ИАПФ/БРА (регургитация), бета-блокаторы (регургитация), нифедипин (аортальная регургитация), диуретики, дигоксин.
• Контроль факторов риска аортального стеноза: гипертензия, диабет, курение, дислипидемия.
• Хирургическое лечение: пластика, имплантация клапана, коронарное шунтирование (митральная регургитация).
• Транскатетерные вмешательства: вальвулотомия, пластика клапана, имплантация аортального клапана (Cribier A, 2002).
• Фибрилляция предсердий: контроль ЧСС, варфарин.
• Профилактика тромбоэмболий: варфарин, аспирин.
• Профилактика ревматической лихорадки: бензатинпенициллин.
Прогноз аортальной регургитации
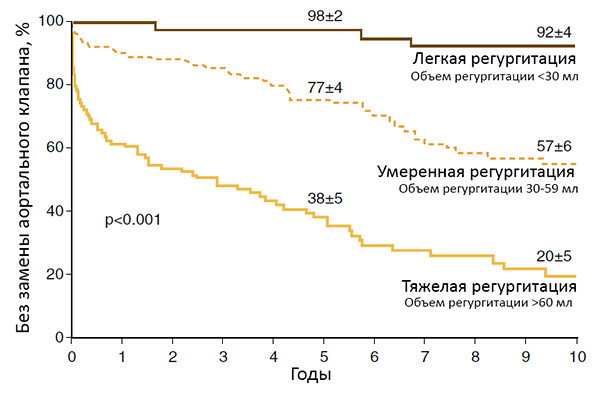
Detaint D, et al. JACC: Cardiovascular Imaging. 2008;1:1–11.
ПРОФИЛАКТИКА ТРОМБОЗОВ И ТРОМБОЭМБОЛИЙ (ESC; AHA/ACC)
Механический клапан
• Варфарин МНО 2.5±0.5: аортальный клапан.
• Варфарин МНО 3.0±0.5: митральный клапан, аортальный клапан + факторы риска.
• + аспирин 75–100 мг после тромбоэмболии, несмотря на адекватное МНО.
Биологический клапан
• Варфарин (МНО 2.5±0.5) в течение 3 мес при хирургической имплантации митрального или трикуспидального биопротеза или пластики.
• Клопидогрел 75 мг или аспирин 75–100 мг/сут постоянно.
ФАКТОРЫ РИСКА ТРОМБОЭМБОЛИЙ (ESC/EACTS)
• Предшествующие тромбоэмболии.
• Фибрилляция предсердий.
• Митральный стеноз любой степени.
• Фракция выброса левого желудочка <35%.
• Митральный, трикуспидальный, пульмональный клапан.
• Высокотромбогенные механические клапаны (шариковые, некоторые поворотно-дисковые [не Medtronic Hall]).
# Целесообразно увеличить целевое МНО на 0.5.
ХИРУРГИЯ АОРТАЛЬНОГО СТЕНОЗА (ESC, 2021)

АД — артериальное давление, ТИАК — транскатетерная имплантация аортального клапана, ХИАК — хирургическая имплантация аортального клапана, ФВЛЖ — фракция выброса левого желудочка.
Показано
• Симптомный тяжелый аортальный стеноз с высоким градиентом (≥40 мм рт. ст., Vmax ≥4 м/с).
• Симптомный тяжелый аортальный стеноз с низким градиентом (<40 мм рт. ст.) и потоком (индекс ударного объема <35 мл/м2), ФВЛЖ <50% и признаками резерва потока (сократимости).
• Бессимптомный тяжелый аортальный стеноз и систолическая дисфункция (ФВЛЖ <50%), не связанная с другими причинами.
• Бессимптомный тяжелый аортальный стеноз и симптомы при стресс-тесте.
Целесообразно
• Симптомный аортальный стеноз с низким градиентом и потоком, нормальной ФВЛЖ, после надежного подтверждения тяжелого аортального стеноза.
• Симптомный тяжелый аортальный стеноз с низким градиентом и потоком, сниженной ФВЛЖ, без резерва потока, особенно когда тяжелый стеноз подтверждается оценкой кальциноза при компьютерной томографии.
• Бессимптомный тяжелый аортальный стеноз и систолическая дисфункция (ФВЛЖ <55%), не связанная с другими причинами.
• Бессимптомный тяжелый аортальный стеноз и устойчивое снижение АД (>20 мм рт. ст.) при стресс-тесте.
• Бессимптомный тяжелый аортальный стеноз с ФВЛЖ >55%, отсутствием симптомов и снижения АД при стресс-тесте, низким перипроцедурным риском и одним из следующих признаков: очень тяжелый аортальный стеноз (средний градиент ≥60 мм рт. ст., Vmax >5 м/с), тяжелая кальцификация клапана и скорость прогрессирования Vmax ≥0.3 м/с/год, повышение BNP более 3 раз, подтвержденное повторными измерениями, без других причин.
Транскатетерная замена аортального клапана при неоперабельном тяжелом аортальном стенозе
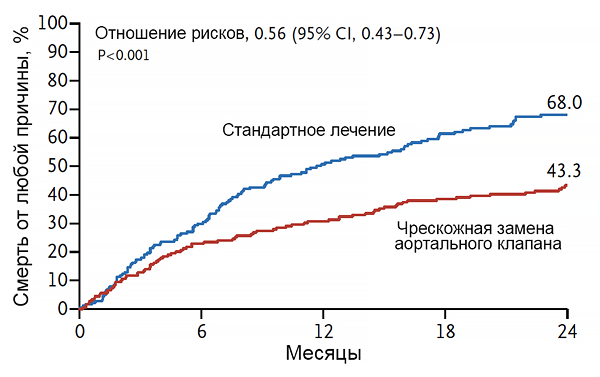
PARTNER. New Engl J Med. 2012;366:1696–704.
ПРОТИВОПОКАЗАНИЯ К ТРАНСКАТЕТЕРНОЙ ЗАМЕНЕ КЛАПАНА АОРТЫ (ESC/EACTS)
• Ожидаемая продолжительность жизни <1 года.
• Активный эндокардит.
• Неадекватные размеры клапанного кольца (<18 мм, >29 мм).
• Одно- или двустворчатый врожденный аортальный клапан.
• Некальцифицированный клапан.
• Малое расстояние между клапанным кольцом и устьем коронарных артерий.
• Бляшка с мобильным тромбом в восходящей аорте.
• Доминирует выраженная аортальная регургитация.
ХИРУРГИЯ АОРТАЛЬНОЙ РЕГУРГИТАЦИИ (ESC, 2021)
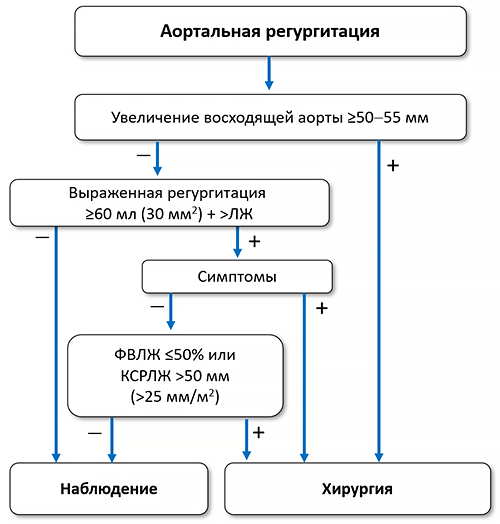
ЛЖ — левый желудочек, КСРЛЖ — конечносистолический размер левого желудочка, ФВЛЖ — фракция выброса левого желудочка.
Показано
• Симптомная тяжелая аортальная регургитация, независимо от функции левого желудочка.
• Бессимптомная тяжелая аортальная регургитация с конечным систолическим размером левого желудочка >50 мм (>25 мм/м2 у маленьких людей) или ФВЛЖ ≤50%.
• Тяжелая аортальная регургитация при проведении коронарного шунтирования, хирургии восходящей аорты или других клапанов.
• Молодые пациенты с дилатацией корня аорты, если клапансохраняющая замена аорты выполняется в опытных центрах и ожидается стойкий эффект, независимо от тяжести регургитации.
• Синдром Марфана с расширением восходящей аорты ≥50 мм, независимо от тяжести регургитации.
Целесообразно
• Болезнь аорты с диаметром восходящего отдела ≥55 мм у всех пациентов, ≥45 мм при синдроме Марфана и дополнительных факторах риска (семейный анамнез расслоения аорты, выраженная аортальная или митральная регургитация, планируемая беременность, неконтролируемая гипертензия и/или увеличение аорты >3 мм/год) или мутации TGFBR1/TGFBR2, ≥50 мм при двустворчатом клапане с дополнительными факторами или коарктацией, независимо от тяжести регургитации.
• Если показана хирургия клапана целесообразна замена корня или восходящей аорты при диаметре последней ≥45 мм.
Бета-блокаторы при аортальной регургитации

Sampat U, et al. JACC. 2009;54:452–7.
ХИРУРГИЯ РЕВМАТИЧЕСКОГО МИТРАЛЬНОГО СТЕНОЗА (ESC, 2021)
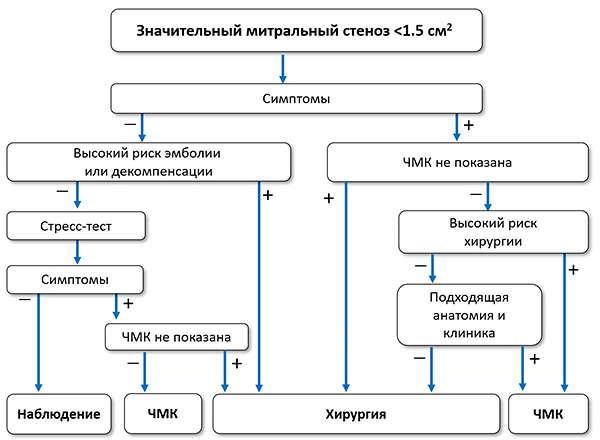
ЧМК — чрескожная митральная комиссуротомия.
Показано
• Чрескожная митральная комиссуротомия показана показана при симптомном значительном митральном стенозе (S ≤1.5 см2) с отсутствием признаков неблагоприятного прогноза после комиссуротомии (старческий возраст, анамнез комиссуротомии, NYHA IV, персистирующая фибрилляция предсердий, тяжелая легочная гипертензия, эхокардиографическая шкала >8, шкала Cormier 3, очень малая площадь митрального клапана, тяжелая трикуспидальная регургитация).
• Чрескожная митральная комиссуротомия показана при симптомном значительном митральном стенозе и противопоказаниях к хирургии или высоком хирургическом риске.
• Хирургия митрального клапана показана при симптомном значительном митральном стенозе, не подходящем для комиссуротомии, при отсутствии критериев неэффективности хирургии.
Целесообразно
• Чрескожная митральная комиссуротомия может использоваться как первоначальное лечение симптомного митрального стеноза с субоптимальной анатомией, но без клинических признаков, снижающих эффективность комиссуротомии.
• Чрескожная митральная комиссуротомия может использоваться при асимптомном митральном стенозе без клинических и анатомических признаков, снижающих эффективность комиссуротомии, в сочетании с высоким тромбоэмболическим риском (системные эмболии в анамнезе, плотное контрастирование левого предсердия, новая или пароксизмальная фибрилляция предсердий) и/или высоким риском декомпенсации (систолическое легочное давление >50 мм рт. ст., планируемая несердечная хирургия или беременность).
ХИРУРГИЯ МИТРАЛЬНОЙ РЕГУРГИТАЦИИ (ESC, 2021)
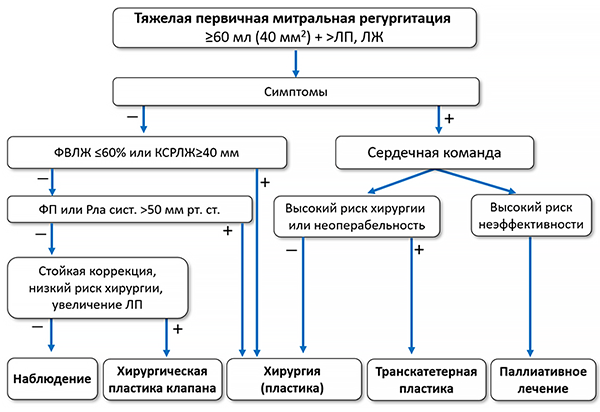
ЛЖ — левый желудочек, ЛП — левое предсердие, САДла — систолическое давление в легочной артерии, ФВЛЖ — фракция выброса левого желудочка, ФП — фибрилляция предсердий.
Показано
• Пластика митрального клапана является рекомендуемой хирургической техникой, когда ожидается стойкий эффект.
• Хирургия рекомендуется при симптомной тяжелой первичной митральной регургитации у операбельных пациентов без высокого риска.
• Хирургия рекомендуется при бессимптомной тяжелой первичной митральной регургитации c дисфункцией левого желудочка (ФВЛЖ ≤60% и/или конечный систолический размер левого желудочка ≥40 мм).
• Клапанная хирургия/вмешательство рекомендуется при хронической тяжелой вторичной митральной регургитации, когда симптомы сохраняются, несмотря на адекватное медикаментозное лечение и ресинхронизирующую терапию.
• Клапанная хирургия рекомендуется при хронической тяжелой вторичной митральной регургитации в случае проведения коронарного шунтирования или другой сердечной хирургии.
Целесообразно
• Хирургия возможна при бессимптомной тяжелой первичной митральной регургитации c сохраненной функцией левого желудочка (ФВЛЖ >60% и/или конечный систолический размер левого желудочка <40 мм) и фибрилляцией предсердий, обусловленной митральной регургитацией или легочной гипертензией (систолическое давление >50 мм рт. ст.).
• Хирургическая пластика митрального клапана возможна при бессимптомной тяжелой первичной митральной регургитации c ФВЛЖ >60%, конечным систолическим размером левого желудочка <40 мм и выраженным расширением левого предсердия (индекс объема >60 мл/м2 или диаметр >55 мм), если выполняется в опытных центрах и ожидается стойкий эффект.
• Коронарное вмешательство и/или ТИАК, возможно с последующей транскатетерной пластикой, при симптомной хронической тяжелой вторичной митральной регургитации по решению Сердечной команды с учетом индивидуальных особенностей, если пациенты не подходят для хирургии.
• Транскатетерная пластика возможна у выбранных пациентов с симптомной хронической тяжелой вторичной митральной регургитацией, не подходящих для хирургии, при наличии критериев возможного ответа на лечение.
Протезирование и реконструкция митрального клапана при регургитации (CTSN)

Goldstein D, et al. N Engl J Med. 2016;374:344–53.
ВЫБОР БИОЛОГИЧЕСКИХ КЛАПАНОВ
• Противопоказания к антикоагулянтам.
• Порок трикуспидального клапана.
• Пациенты после 70 (50) лет.
Частота замен аортального клапана
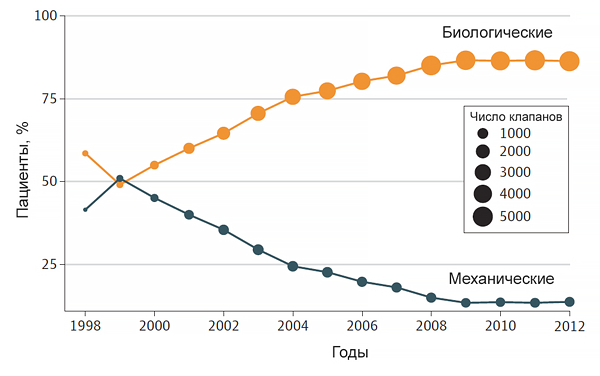
Hickey G, et al. JAMA Intern Med. 2017;177:79–86.
Образцы искусственных клапанов сердца

Мединж-2, Роскардикс, МИКС-2, АКЧ-06, Биолаб.

Sorin Carbomedics, Medtronic Open Pivot, Medtronic Hall, Starr-Edwards, Edwards Porcine.