Легочная эмболия
"Медик — это тот, чья задача не допустить, чтобы люди умирали естественной смертью"
Венозные тромбоэмболии и возраст
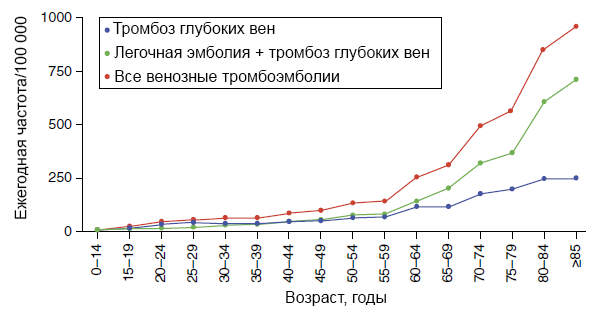
Регистр UK VERITY.
ФАКТОРЫ РИСКА
Большие (риск >10 раз)
• Предшестствующие венозные тромбоэмболии.
• Большая травма.
• Повреждение спинного мозга.
• Переломы ног, таза.
• Замена бедренных и коленных суствов.
• Госпитализации с инфарктом миокарда, сердечной недостаточностью, фибрилляцией предсердий (до 3 мес).
• COVID-19.
Умеренные (риск 2–9 раз)
• Сердечная, дыхательная недостаточность.
• Инсульт с параличом.
• Венозные катетеры и проводники.
• Тромбоз поверхностных вен.
• Тромбофилии (фактор V Лейдена, протромбин G20210A, дефицит протеинов C, S, антитромбина III).
• Инфекции (пневмония, мочевого тракта, ВИЧ).
• Эстрогены + прогестероны (контрацептивы, заместительная терапия).
• Недавние роды.
• Артроскопические вмешательства на коленном суставе.
• Аутоиммунные болезни.
• Воспалительные болезни кишечника.
• Злокачественные опухоли, особенно с метастазами.
• Химиотерапия.
• Эритропоэз-стимулирующие препараты.
• Трансфузия крови.
• Нефротический синдром.
• Дегидратация.
Слабые (риск <2 раз)
• Возраст >40 лет.
• Постельный режим >3 сут.
• Продолжительная иммобилизация (самолет, автомобиль).
• Беременность.
• Варикозные вены.
• Лапароскопическая хирургия.
• Диабет.
• Ожирение.
Эпидемиология легочных эмболий
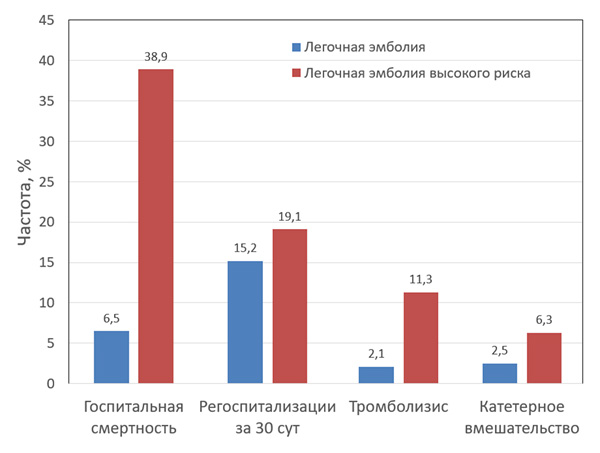
Sedhom R, et al. Am J Card. 2022;176:132–8.
ПРОЯВЛЕНИЯ ТРОМБОЗА ГЛУБОКИХ ВЕН НОГ
• Одностороннее припухание голеней и стоп (на 10 см ниже tibial tuberosity разница >1.5–3 см).
• Боль/напряжение в ногах.
• Синюшный или красноватый цвет кожи.
• Боль в икроножных мышцах при пальпации.
• Боль в икроножных мышцах при сгибании стопы.
• Расширение вен.
• Сдавление голени манжеткой болезненно при Р ≤80 мм рт. ст.
Тромбоз глубоких вен ног
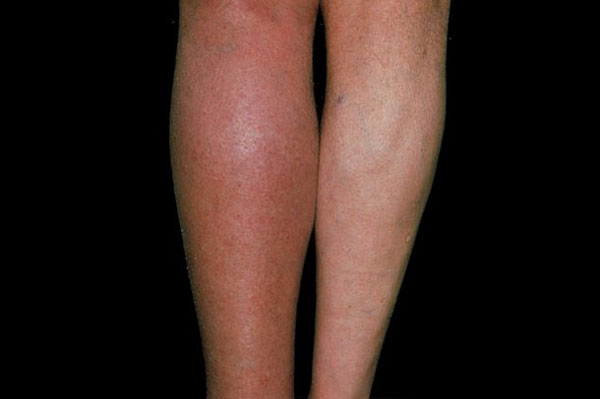
Тромбоз глубоких вен ног у ~50% пациентов с легочной эмболией.
ДИАГНОСТИКА КЛИНИЧЕСКАЯ (Miniati M, et al, 2012; Stein P, et al, 2007)
Частые признаки
• Внезапная одышка (80%).
• Тахипноэ (57%).
• Торакалгии плевральные (49%).
• Острая перегрузка правого желудочка на ЭКГ (44%).
• Припухание конечности (30%).
• Тахикардия (26%).
Возможные признаки
• Синкопе (24%).
• Хрипы крепитирующие (21%).
• Торакалгии неплевральные (17%).
• Гипотензия (14%).
Редкие признаки
• Кровохаркание (5%).
• Кашель (4%).
• Постепенная одышка (3%).
• Лихорадка >38ºC (3%).
• Цианоз (1%).
• Ортопноэ (0.4%).
ДИАГНОСТИКА ЛЕГОЧНОЙ ЭМБОЛИИ
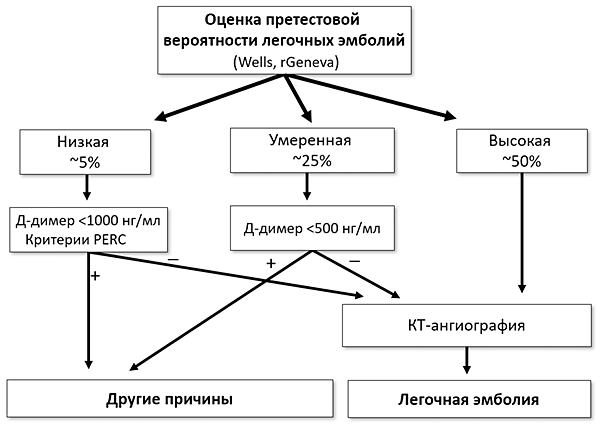
Kearon C, et al. N Engl J Med. 2019;22:2125–34.
Число случаев болезни и пропущенных диагнозов
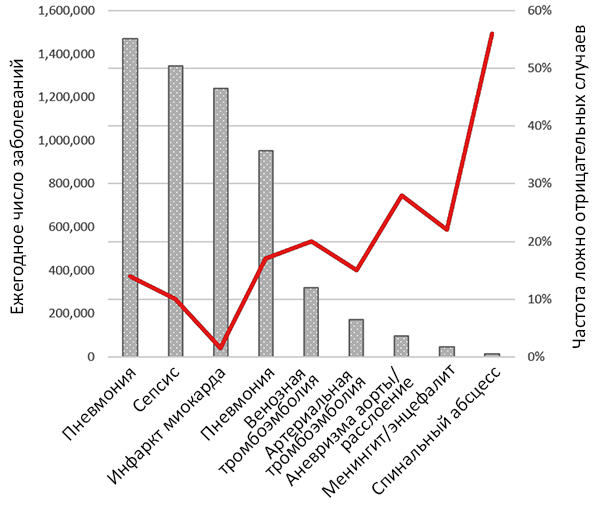
Newman-Toker D, et al. AHRQ Publication No. 22(23)-EHC043. 2022.
ДИАГНОСТИКА
Легочной тромбоз
• КТ ангиография легочной артерии: метод выбора.
• Перфузионная сцинтиграфия легких.
• Чреспищеводная эхокардиография.
• Рентгеновская ангиография легочной артерии.
Внутрисосудистый тромбоз
• D-димер (>500 мкг/л, возраст•10 мкг/л для >50 лет): отрицательный результат у пациентов низкого риска исключает легочную эмболию.
• Компрессионное ультразвуковое исследование вен ног.
• Тесты на тромбофилии не имеют клинического значения.
Перегрузка правого сердца
• Электрокардиография.
• Эхокардиография.
Повреждение миокарда
• Тропонин.
• Мозговой натриуретический пептид.
Массивная эмболия
• Шок.
• Системная гипотензия: САД <90 мм рт. ст. или снижение САД >40 мм рт. ст. в течение >15 мин.
Шкалы
• Wells, rGeneva: претестовая вероятность.
• PESI: прогноз (30-суточная смертность).
• IMPROVE VTE: госпитальный риск.
Электрокардиограмма при легочной эмболии
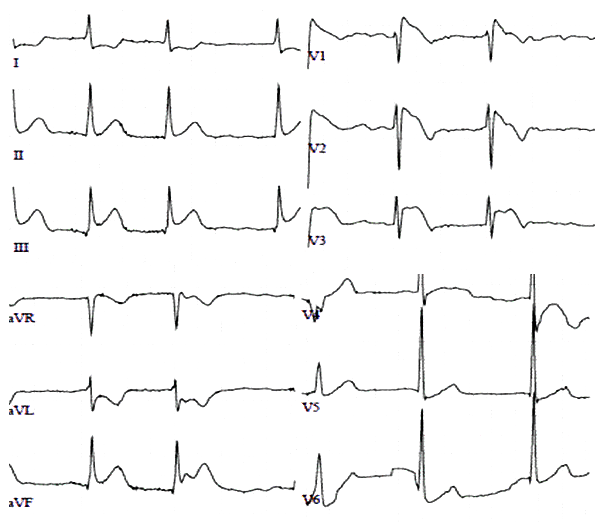
Электрокардиограмма с фенотипом Бругада I типа. Agdamag A, et al. Circulation. 2020;1:80–2.
ИСХОДЫ И ОСЛОЖНЕНИЯ
• Фатальная тромбоэмболия.
• Кардиогенный шок.
• Острая правожелудочковая недостаточность.
• Рецидивы тромбоэмболии.
• Хроническая посттромбоэмболическая легочная гипертензия.
• Посттромботический синдром.
Компьютерная томография
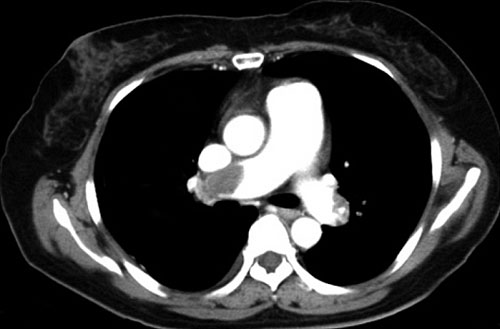
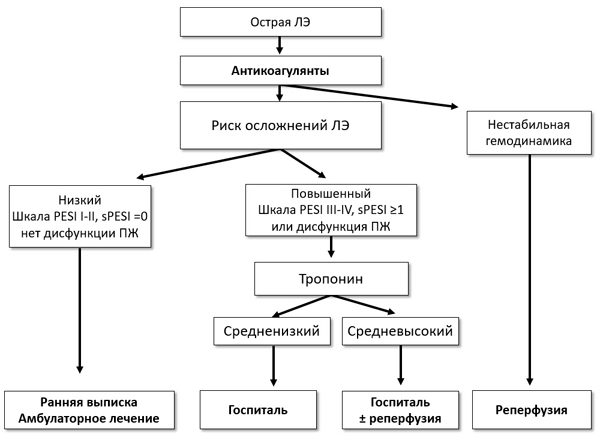
РИСК РАННЕЙ СМЕРТИ (ESC)
Низкий
• PESI: I–II класс.
• Ранняя выписка, амбулаторное лечение.
Средненизкий
• Дисфункция ПЖ или повреждение миокарда.
• PESI: III–V класс.
• Антикоагуляция.
Средневысокий
• Дисфункция ПЖ.
• Повреждение миокарда.
• PESI: III–V класс.
• Тромболизис, антикоагуляция.
Высокий
• Шок/гипотензия.
• Дисфункция ПЖ.
• Повреждение миокарда.
• PESI: III–V класс.
• Тромболизис, эмболэктомия.
Внедрение компьютерной томографии и смертность
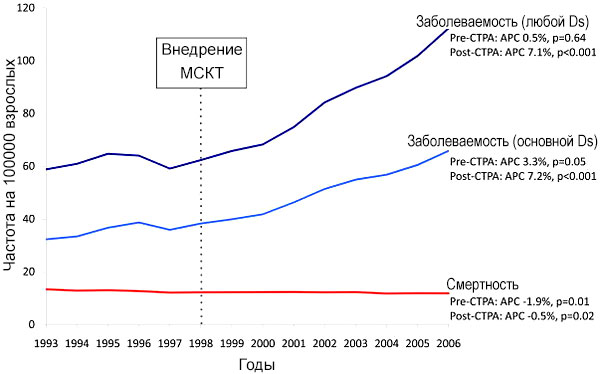
МСКТ — мультиспиральная компьютерная томография. Wiener R, et al. Arch Intern Med 2011;171:831–7.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Стабильная стенокардия III ФК, инфаркт миокарда (2021). ХСН IV ФК. Легочная эмболия, шок (11.09.2021). [I20.8]
□ Тромбофлебит вен нижних конечностей. Легочная эмболия, рецидивирующая (2019, 03.2021, 05.2022), ХСН II ФК. [I80]
□ Легочная эмболия высокого риска, шок (11.07.2021). Тромбоз бедренной вены справа. [I26.0]
□ Легочная эмболия, средненизкий риск. [I26.9]
□ Наследственная тромбофилия (дефицит протеина S), тромбоз почечной вены справа, тромбоз глубоких вен нижних конечностей, легочная эмболия. [D68.59]
ТАКТИКА ЛЕЧЕНИЯ ЛЕГОЧНОЙ ЭМБОЛИИ (ESC, 2019)
ЛЕЧЕНИЕ МАССИВНОЙ ЛЕГОЧНОЙ ЭМБОЛИИ (ESC; ACCP)
• Кислород.
• Тромболизис: стрептокиназа 1.5 млн за 2 ч или тканевой активатор плазминогена 100 мг за 2 ч (можно 50 мг за 15 мин).
• Катетерная эмбоэктомия или фрагментация проксимального легочного тромба.
• Хирургическая эмболэктомия.
• Допамин при артериальной гипотензии.
• Нефракционированный гепарин, варфарин.
ДЛИТЕЛЬНОСТЬ ПРОФИЛАКТИКИ РЕЦИДИВОВ ЛЕГОЧНОЙ ЭМБОЛИИ
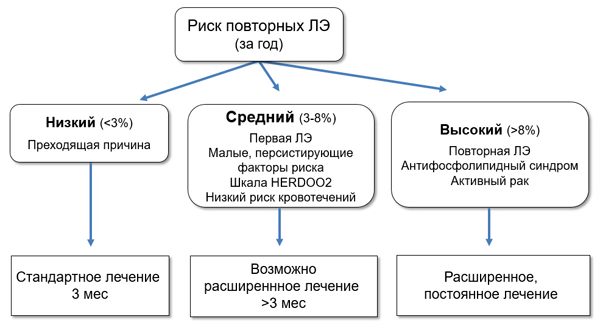
ПРОФИЛАКТИКА ПОВТОРНЫХ ЛЕГОЧНЫХ ЭМБОЛИЙ (ESC; ACCP)
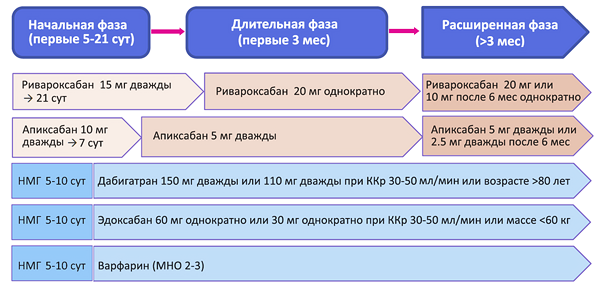
Парэнтеральные антикоагулянты
• ≥5 сут до эффекта варфарина (МНО ≥2.0 подряд 2 сут).
• Фондапаринукс: 2.5 мг 1 раз п/к.
• Эноксапарин: 1 мг/кг 2 раза или 1.5 мг/кг 1 раз п/к.
• Нефракционированный: внутривенно 5000 ед болюс, далее 18 ед/кг*ч.
• Нефракционированный: подкожно 333 ед/кг, далее 250 ед/кг 2 раза.
Пероральные антикоагулянты
• Апиксабан: 10 мг 2 раза 7 сут, затем 5 мг 2 раза (без парентеральных антикоагулянтов).
• Ривароксабан: 15 мг 2 раза 3 нед, затем 20 мг 1 раз (без парентеральных антикоагулянтов).
• Дабигатрана этексилат: 150 мг 2 раза.
• Варфарин (МНО 2.0–3.0): 10 мг первые 2 дня, далее по МНО.
Кава-фильтр
• Невозможность принимать антикоагулянты, рецидивы несмотря на прием антикоагулянтов
Ривароксабан-ассоциированный некроз кожи
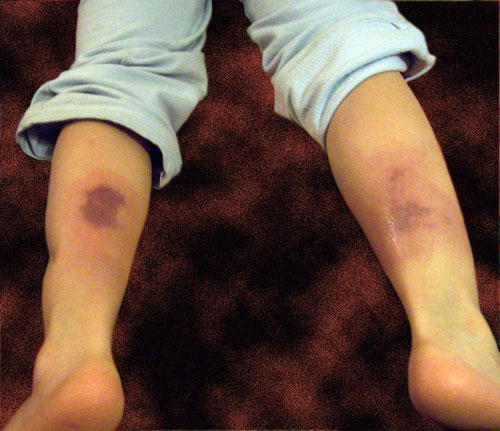
Некроз кожи вследствие тромбоза при дефиците протеина S.
ДЛИТЕЛЬНОСТЬ ПРИЕМА АНТИКОАГУЛЯНТОВ
• Стандартная: 3 мес при преходящем риске легочной эмболии.
• Расширенная: ≥3–6 мес (до 2 лет) неспровоцированная, без преходящих факторов риска легочной эмболии.
• Постоянная: рецидивы легочной эмболии, антифосфолипидный синдром.
Лечение венозных тромбоэмболий оральными антикоагулянтами
ЛЕЧЕНИЕ ЭМБОЛИЧЕСКОЙ ЛЕГОЧНОЙ ГИПЕРТЕНЗИИ
• Легочная эндартерэктомия.
• Риоцигуат (стимулятор растворимой гуанилатциклазы) 1.5 мг 3 раза (CHEST-1).
• Илопрост (аналог простациклина), ингаляции.
• Кислород, диуретики.
Частота остаточного эмбола легочной артерии
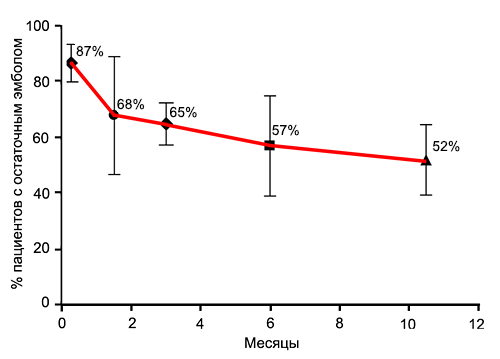
Nijkeuter M, et al. Chest. 2006;129:192–7.
ПЕРВИЧНАЯ ПРОФИЛАКТИКА ТРОМБОЭМБОЛИЙ (ACCP)
• Ранняя и "агрессивная" активизация.
• Гепарин 5000 ед п/к 2–3 раза, низкомолекулярный гепарин (эноксапарин 40 мг п/к 1 раз), фондапаринукс 2.5 мг п/к 1 раз.
• Протезирование коленных, тазобедренных суставов: + дабигатрана этексилат 150 мг 1 раз, ривароксабан 10 мг 1 раз, апиксабан 2.5 мг 2 раз в день.
• Высокий риск кровотечений: механическая профилактика эластическими чулками, помпой для ступней или перемежающаяся пневматическая компрессия.
Частота тромбоэмболической легочной гипертензии
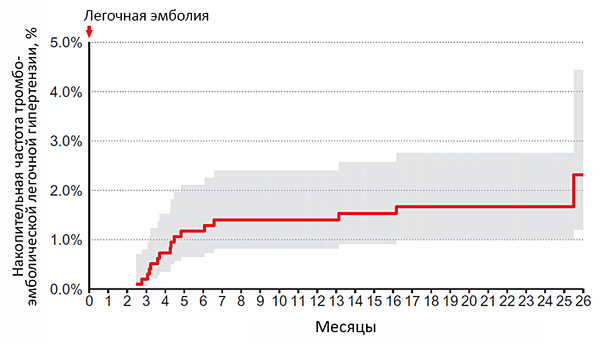
Valerio L, et al. Eur Heart J. 2022;36:3387–98.