Дилатационная кардиомиопатия
"Врачи излечивают лишь того, кто не умирает"
ОПРЕДЕЛЕНИЕ
Увеличение одного или обоих желудочков сердца с систолической дисфункцией неизвестной этиологии (Braunwald's Heart Disease).
Морфология
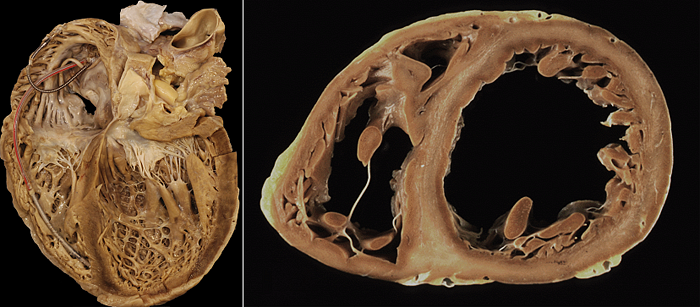
ПРИЧИНЫ ДИЛАТАЦИОННЫХ КАРДИОМИОПАТИЙ
• Идиопатические.
• Наследственные: мутации генов MYH7, TNNT, TNNI3, TTN, DSP, LMNA, SCN5A.
• Вторичные: коронарная болезнь (ишемическая, ~60%), артериальная гипертензия (гипертезивная нормо- и гипокинеческая), пороки клапанов, тахиаритмии, сепсис, токсины (алкоголь, антрациклины, литий, фенотиазины), миокардит, нейромышечные дистрофии, эндокринопатии (гипотиреоз, тиреотоксикоз, болезнь Кушинга, диабет), аутоиммунные заболевания (СКВ, узловой полиартериит), беременность.
Морфология
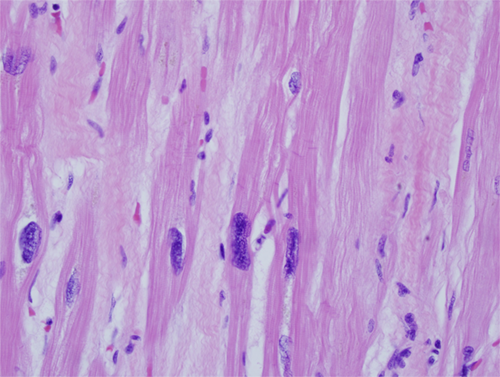
Ядерный полиморфизм, интерстициальный фиброз, гипотрофия и гипертрофия миоцитов.
КЛИНИКА
• Бессимптомное течение.
• Сердечная недостаточность.
• Аритмии: фибрилляция предсердий, желудочковые тахикардии, экстрасистолия.
ДИАГНОСТИЧЕСКИЕ ИССЛЕДОВАНИЯ
• Мозговой натрийуретический пептид (BNP >35 пг/мл, NT-BNP >125 пг/мл), тропонины.
• Рентгенография грудной клетки.
• Эхокардиография.
• Магнитно-резонансная томография.
• Коронарная ангиография, КТ ангиография.
• Биопсия миокарда.
• Генетическое тестирование: аутосомно-доминантные (56%, гены TNNT2, TNNC1 ...) и аутосомно-рецессивные (16%, ген TNNI3) формы.
Рентгенограмма грудной клетки
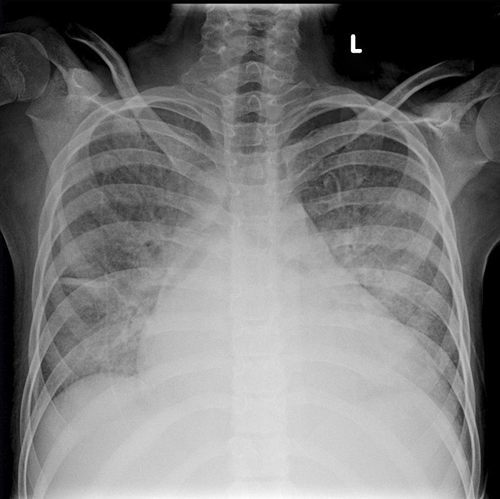
Case courtesy of Dr Andrew Dixon, Radiopaedia.org.
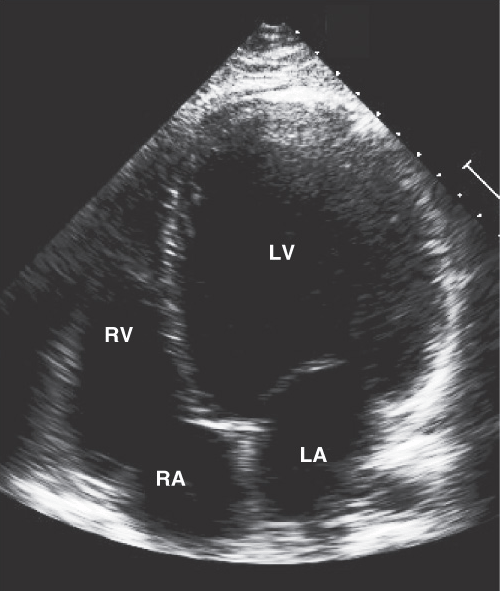
ЭХОКАРДИОГРАФИЧЕСКИЕ ПРИЗНАКИ
• Дилатация левого желудочка: КДР/ППТ >31 мм/м² [ж], >30 мм/м² [м]; КДО/ППТ >61 мл/м² [ж], >74 мл/м² [ж].
• Дилатация левого предсердия и правых камер сердца.
• Снижение фракции выброса: ФВ <54% [ж], <52% [м].
• Митральная регургитация.
Эхокардиография при дилатационной кардиомиопатии
КРИТЕРИИ ИШЕМИЧЕСКОЙ КАРДИОМИОПАТИИ (Felker G, et al, 2002)
• 75% стеноз ствола левой коронарной артерии или проксимального отдела левой нисходящей коронарной артерии.
• 75% стеноз двух и более эпикардиальных коронарных артерий.
• Анамнез инфаркта миокарда или реваскуляризации (коронарное шунтирование, чрескожное вмешательство).
Обратное ремоделирование левого желудочка и прогноз
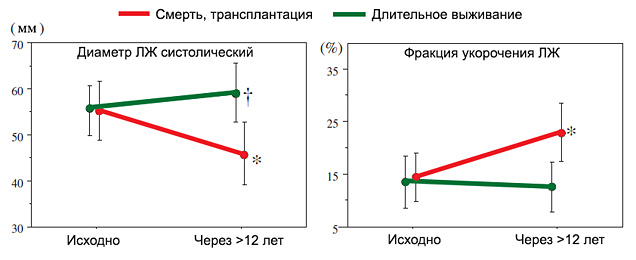
Matsumura Y, et al. Am J Card. 2013;111:106–10.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Дилатационная кардиомиопатия, длительно персистирующая фибрилляция предсердий, ХСН III ФК, 2Б. [I42.0]
□ Дилатационная кардиомиопатия, хроническая сердечная недостаточность I ФК. Фибрилляция желудочков, кардиовертер-дефибриллятор (2016). [I20.8]
□ Перипартальная кардиомиопатия, сердечная недостаточность III ФК. [O90.3]
Прогноз в зависимости от этиологии кардиомиопатии
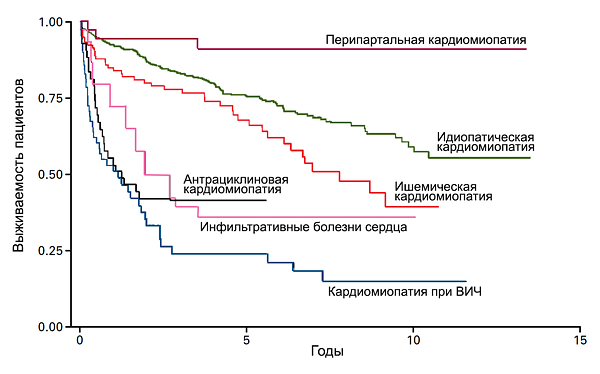
Felker G, et al. N Engl J Med. 2000;342:1077–84.
ЛЕЧЕНИЕ
• Лечение сердечной недостаточности: диуретики (торасемид), ИАПФ/БРА (эналаприл, кандесартан), ингибиторы ангиотензина-неприлизина (сакубитрил/вальсартан), ингибиторы натрий-глюкозного транспортера-2 (дапаглифлозин, эмпаглифлозин), бета-блокаторы (бисопролол, метопролола сукцинат, карведилол), антагонисты минералокортикоидов (спиронолактон, эплеренон), дигоксин, сердечная ресинхронизирующая терапия.
• Антиаритмическая терапия: амиодарон, катетерная абляция, кардиостимуляция.
• Коррекция митральной регургитации.
• Профилактика внезапной смерти: имплантируемые кардиовертеры-дефибрилляторы (ИКД).
• Сердечная ресинхронизирующая терапия.
• Лечение терминальной сердечной недостаточности: инфузия симпатомиметиков, искусственный левый желудочек, трансплантация сердца.
Зависимость между смертностью и пользой ИКД (SCD-HeFT)
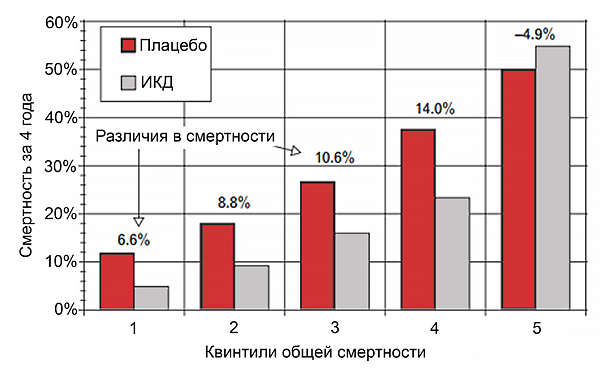
Levy W, et al. Circulation. 2009;120:835–42.
ПОКАЗАНИЯ ДЛЯ КАРДИОВЕРТЕРА-ДЕФИБРИЛЛЯТОРА (ESC)
Дилатационная, гипокинетическая недилатационная кардиомиопатия
Класс I (рекомендуется)
• Пациенты, выжившие после остановки сердца вследствие желудочковой тахикардии/фибрилляции желудочков, или имеющие гемодинамически непереносимую устойчивую мономорфную желудочковую тахикардию.
Класс IIа (целесообразно)
• Сердечная недостаточность II–III класса NYHA и ФВЛЖ ≤35% после ≥3 мес оптимальной медикаментозной терапии.
• Патогенная мутация в гене LMNA, если предполагаемый 5-летний риск жизнеугрожающей желудчковой аритмии ≥10% при наличии неустойчивой желудочковой тахикардии или ФВЛЖ <50% или нарушении атриовентрикулярного проведения.
• Пациенты с ФВЛЖ <50% и наличием ≥2 факторов риска (обморок, позднее гадолиниевое усиление, индуцированная устойчивая мономорфная желудочковая тахикардия, патогенные мутации в генах LMNA, PLN, FLNC, RBM20).
• Гемодинамически переносимая устойчивая мономорфная желудочковая тахикардия.