Острая сердечная недостаточность
"Когда дела идут хуже некуда, в самом ближайшем будущем они пойдут еще хуже" Следствие закона Чизхолма
ФОРМЫ ОСТРОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
• Декомпенсация хронической сердечной недостаточности.
• Острая сердечная недостаточность, обусловленная гипертензией, миокардитом, инфарктом миокарда.
• Отек легких.
• Кардиогенный шок.
Клинические варианты острой сердечной недостаточности
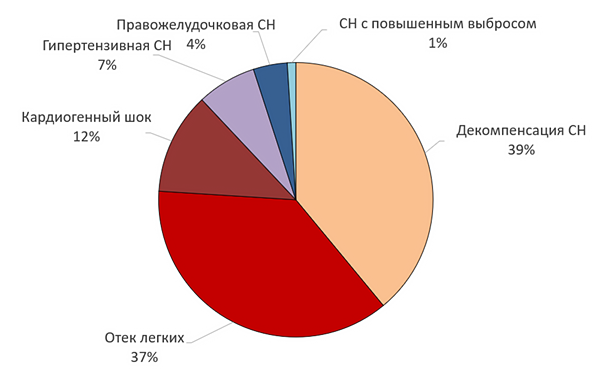
Follath F, et al. Intensive Care Med. 2011;37:619–26. СН — сердечная недостаточность.
ПРИЧИНЫ ДЕКОМПЕНСАЦИИ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
• Неадекватное лечение.
• Избыточное потребление соли.
• Гипертензия.
• Аритмии.
• Инфаркт миокарда.
• Легочная эмболия.
• Инфекция (пневмония, мочевые пути).
• Дисфункция щитовидной железы.
• Злоупотребление алкоголем.
• Прием НПВП или кортикостероидов.
Алгоритм диагностики острой сердечной недостаточности (ESC)
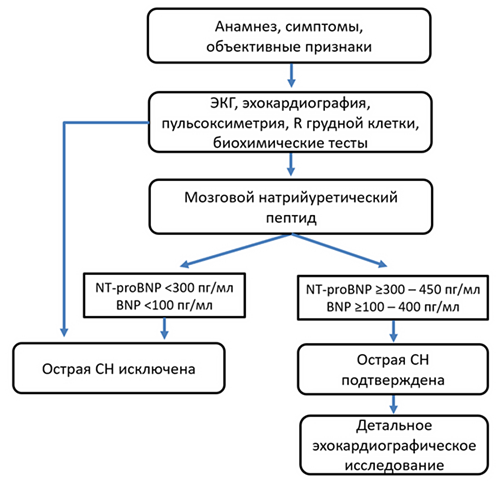
Eur Heart J. 2021;42:3599–726.
ДИАГНОСТИКА КЛИНИЧЕСКАЯ (ALARM-HF)
• Одышка в покое (73%).
• Влажные хрипы в легких (61%).
• Ортопноэ (56%).
• Утомляемость (44%).
• Периферические отеки (43%).
• Повышенное давление в яремных венах (40%).
• Холодные конечности (26%).
• Набор массы тела (25%).
Окружающая температура и госпитализации
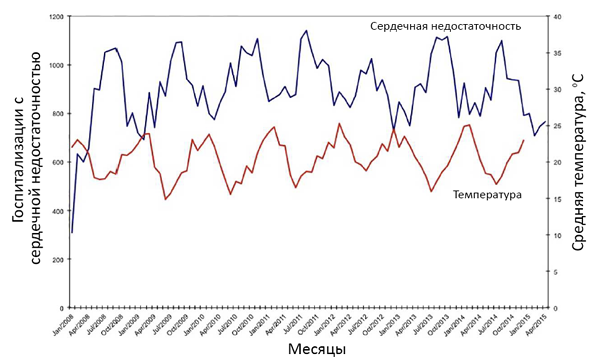
Levin R, et al. PLoS One. 2018;13:e0190733.
ПРИЧИНЫ НЕСЕРДЕЧНЫХ СИММЕТРИЧНЫХ ОТЕКОВ НОГ
• Правожелудочковая недостаточность (болезни легких, легочная эмболия).
• Гипопротеинемия (нарушение питания, энтеропатии, печеночная недостаточность, нефротический синдром).
• Нефропатии.
• Тромбозы, сдавление в системе нижней полой вены.
• Цирроз печени.
• Длительное пребывание в вертикальном положении.
• Беременность.
• Идиопатические отеки женщин.
Концентрация BNP и фракция выброса левого желудочка
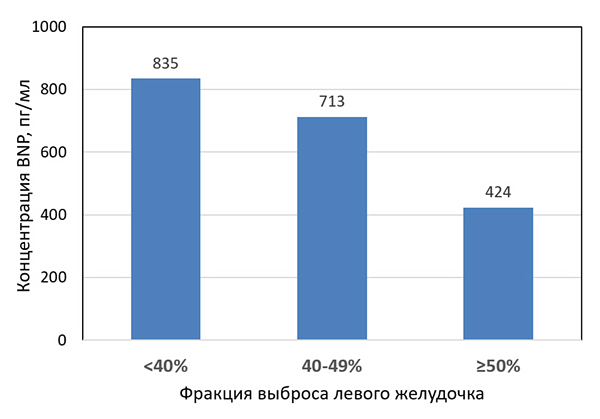
Hamatani Y, et al. Am J Card. 2018;121:731–8.
ДИАГНОСТИКА ЛАБОРАТОРНАЯ
• АД, ЧСС, масса тела, пульсоксиметрия, газы крови.
• Натрийуретические пептиды: NT-proBNP ≥300 пг/мл, BNP ≥100 пг/мл.
• Эхокардиография: сократимость левого желудочка снижена (ФВЛЖ <40%) или сохранена (ФВЛЖ ≥50%), расслабление левого желудочка нарушено.
• Электрокардиография.
• Рентгенография, ультразвуковое исследование грудной клетки: застой в легких.
• Коронарная ангиография.
• Магнитно-резонансная томография.
• Биопсия миокарда: миокардит.
• Общий анализ крови: гемоглобин.
• Биохимия: тропонин, натрий, калий, креатинин, рСКФ, трансаминазы, билирубин, глюкоза, Д-димер, прокальцитонин, тиреотропный гормон.
• Генетические тесты.
• Шкалы: EHMRG, OHFRS.
Рентгенография грудной клетки
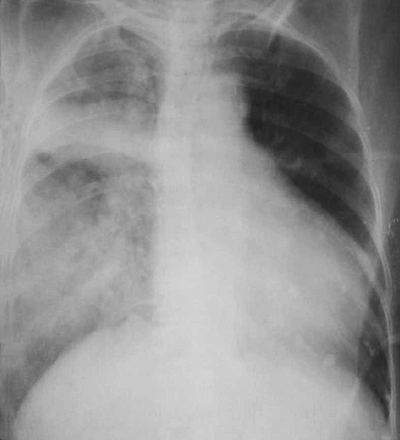
Односторонний отек легких у пациента с инфарктом миокарда и митральной регургитацией.
ПРИЧИНЫ ПОВЫШЕНИЯ НАТРИЙУРЕТИЧЕСКИХ ПЕПТИДОВ
• Сердечная недостаточность, включая правожелудочковые синдромы.
• Острый коронарный синдром.
• Ишемия миокарда.
• Болезни миокарда: миокардит, гипертрофия левого желудочка.
• Перикардит.
• Пороки сердца.
• Тахикардия, фибрилляция предсердий.
• Кардиоверсия.
• Несердечные причины: гипоксемия, пожилой возраст, инфекция (сепсис, тяжелая пневмония), анемия, почечная недостаточность, цирроз печени, критические болезни, токсические/метаболические повреждения (интоксикация, химиотерапия рака).
Гипонатриемия и госпитальная смертность
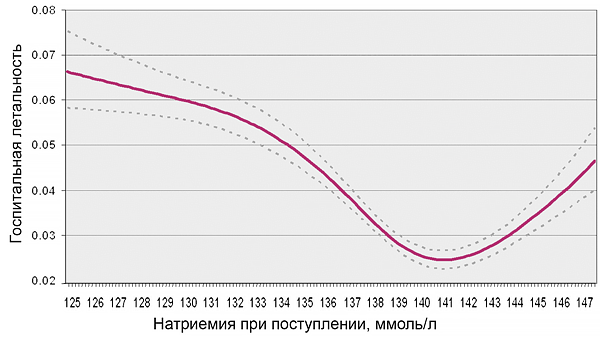
OPTIMIZE-HF. Eur Heart J. 2007;28:980–8.
КЛАССИФИКАЦИЯ КАРДИОГЕННОГО ШОКА (SCAI)
• Стадия A (риск): нет гипотензии, гипоперфузии.
• Стадия B (начало): гипотензия (АДс <90 мм рт. ст.) или тахикардия (≥100/мин) без гипоперфузии.
• Стадия C (классический): гипоперфузия, требующая лечения помимо возмещения объема, перегрузка объемом, лактат ≥2 ммоль/л, олигурия <30 мл/ч, креатинин выше в ≥1.5 раза или рСКФ снижена >50%.
• Стадия D (ухудшение): усиление гипоперфузии, возрастание лактата, снижение функции почек, ухудшение печеночных тестов, повышение мозгового натрийуретического пептида, увеличение числа/дозы вазопрессоров.
• Стадия E (экстремальный): текущий или развивающийся коллапс кровообращения, без сознания, лактат ≥8 ммоль/л, выраженный ацидоз с рН <7.2.
Коморбидность и смертность при острой сердечной недостаточности
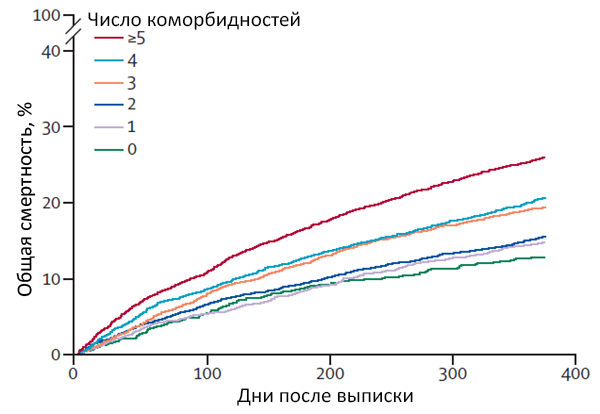
Gerhardt T, et al. The Lancet Global Health. 2023;12:e1874–84.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Стабильная стенокардия III ФК, инфаркт миокарда (2018). Хроническая сердечная недостаточность с ФВЛЖ 32%, декомпенсация. [I20.8]
□ Острый миокардит, частая желудочковая экстрасистолия, cердечная недостаточность. [I40.9]
□ ИМпST передней стенки левого желудочка (13.10.2022). Кардиогенный шок, стадия С. [I21.0]
□ Инфекционный эндокардит (2010, 10.12.2022), недостаточность аортального клапана, декомпенсация сердечной недостаточности. Инфаркт миокарда 2 типа, без подъема ST, передней стенки левого желудочка (24.12.2022). [I33.0]
Диуретики при острой сердечной недостаточности (HFA)
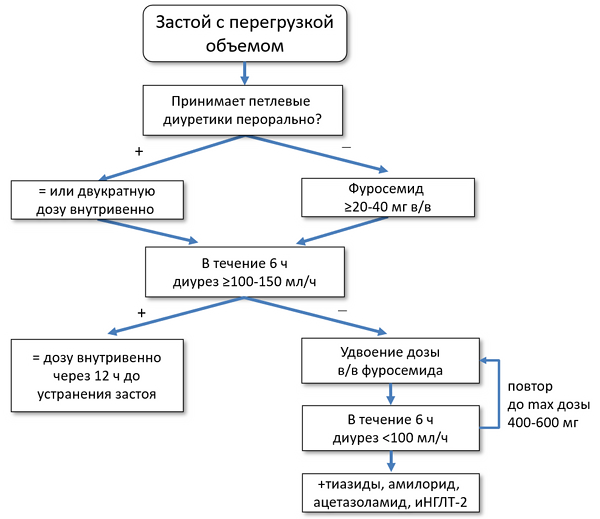
ЛЕЧЕНИЕ ДЕКОМПЕНСАЦИИ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
• Кислород.
• Ограничение соли до 5–8 г/сут и жидкости до 1.5–2 л/сут.
• Фуросемид: повторные болюсы, инфузия 10–40 мг/ч.
• Нитроглицерин: инфузия при АДс ≥90 мм рт. ст.
• Ацетазоламид 500 мг в/в.
• Эналаприл, сакубитрил-валсартан, иНГЛТ-2.
• Можно продолжить прием бета-блокаторов.
• Дигоксин.
• Допамин, левосимендан при гипотензии и снижении перфузии.
• Профилактика тромбоэмболий: п/к гепарин 5000 дважды, дальтепарин 5000 ед, эноксапарин 40 мг, фондапаринукс 2.5 мг однократно.