Гипертрофическая кардиомиопатия
"Чем меньше компетентность, тем больше энтузиазм" Правило Де'Кашола
ОПРЕДЕЛЕНИЕ
Утолщение стенки левого желудочка (≥15 мм), которое нельзя объяснить перегрузкой (ESC).
Эпидемиология кардиомиопатий
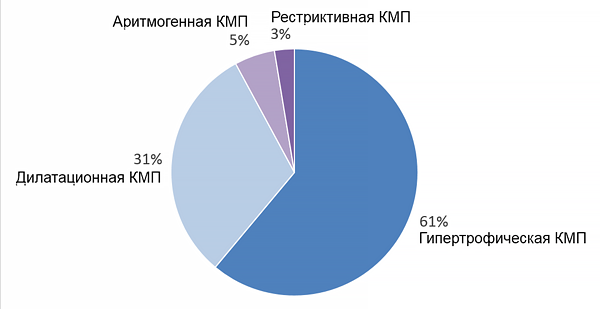
КМП — кардиомиопатия. European Cardiomyopathy Pilot Registry. Eur Heart J. 2016;37:164–73.
ПРИЧИНЫ ГИПЕРТРОФИЧЕСКОЙ КАРДИОМИОПАТИИ
• Наследственная: аутосомно-доминантное заболевание, связанное с мутацией генов, кодирующих белки саркомера: 60–70%.
• Ненаследственная: 30–40%.
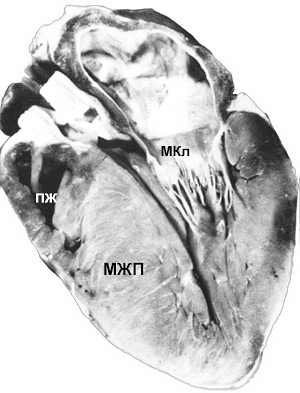
Морфология
КЛИНИКА
• Одышка: сердечная недостаточность.
• Ангинозная боль: типичная или атипичная (неадекватное кровоснабжение, микроваскулярная дисфункция, вазоспазм, атеросклероз, мышечный мостик).
• Синкопе (16%), пресинкопе, головокружение.
• Сердцебиение.
Электрокардиограмма
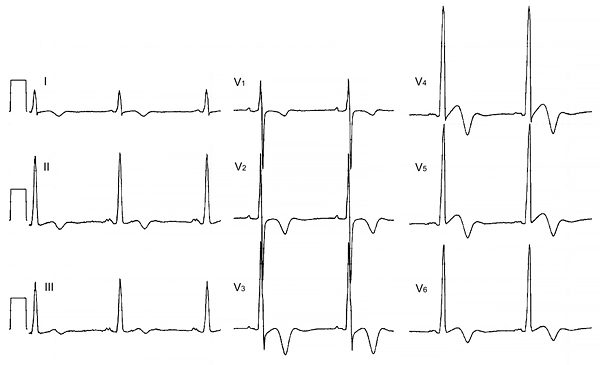
Апикальная гипертрофическая кардиомиопатия
Электрокардиограмма
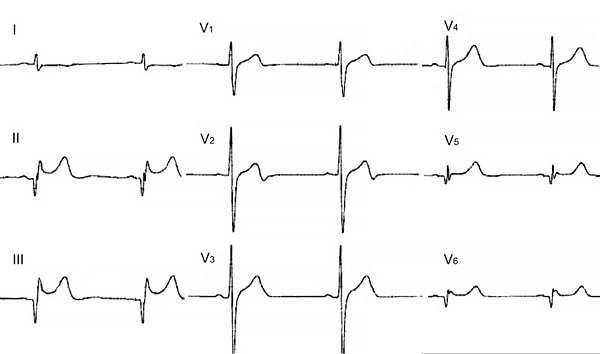
Переднесептальная гипертрофическая кардиомиопатия
ДИАГНОСТИКА
• Эхокардиография: оценка гипертрофии и градиента давления в выходном отделе левого желудочка в тест Вальсальвы (сидя, стоя).
• Магнитно-резонансная томография: дифференциальная диагностика, прогноз (позднее гадолиниевое усиление).
• Холтеровское мониторирование ЭКГ: 48 ч, каждые 12–24 мес, если не имплантирован кардиовертер.
• Стресс-тест с эхокардиографией: симптомным пациентам, если не достигнут провоцируемый пик ΔP ≥50 мм рт. ст. в выходном отделе левого желудочка.
• Коронарная ангиография: стенокардия III–IV ФК, устойчивая ЖТ, выжившие после остановки сердца.
• Генетическое тестирование: при атипичной клинике или подозрении на другие генетические дефекты, скрининг родственников 1 степени родства.
ФОРМЫ ГИПЕРТРОФИЧЕСКОЙ КАРДИОМИОПАТИИ
• Асимметричная гипертрофия (межжелудочковая перегорода, передняя стенка левого желудочка): 70%.
• Септальная гипертрофия: 15–20%.
• Концентрическая гипертрофия: 8–10%.
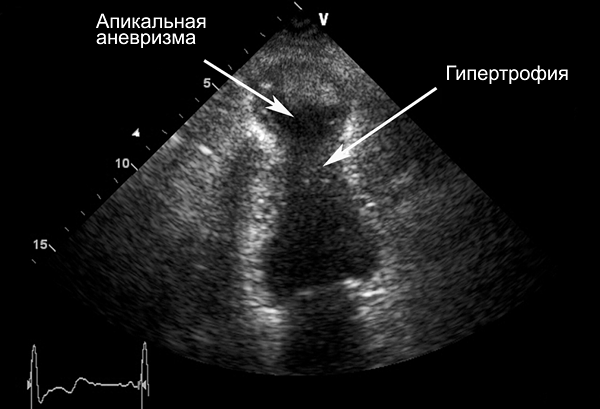
• Апикальная гипертрофия или боковой стенки: <2%.
Обструктивная и необструктивная гипертрофическая кардиомиопатия
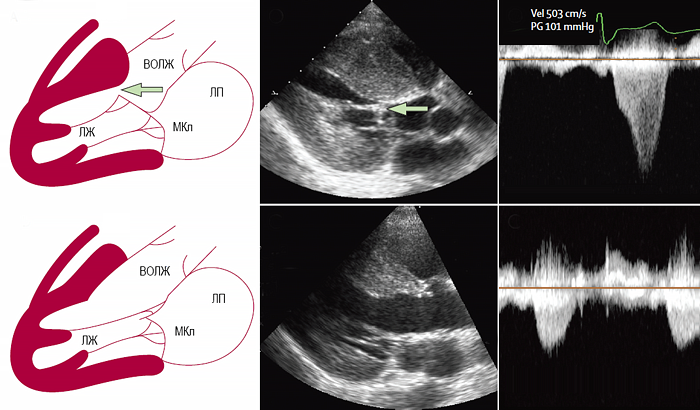
ВОЛЖ — выходной отдел левого желудочка, ЛЖ — левый желудочек, ЛП — левое предсердие, МКл — митральный клапан.
ЭХОКАРДИОГРАФИЯ
• Асимметричная гипертрофия межжелудочковой перегородки ≥15 мм.
• Диффузная концентрическая или локальная в области передней стенки гипертрофия или верхушки.
• Систолическое движение передней створки митрального клапана.
• Митральная регургитация.
• Обструктивная форма: максимальный провоцируемый пик ΔP ≥50 мм рт. ст. в выходном отделе левого желудочка (скорость потока ≥2.7 м/сек).
Гипертрофическая кардиомиопатия с апикальной аневризмой
ПРИЧИНЫ ГИПЕРТРОФИИ ЛЕВОГО ЖЕЛУДОЧКА
Без перегрузки
• Наследственные болезни: RAS-патии, митохондриальные миопатии, болезни накопления гликогена/лизосом (болезнь Фабри, Данона).
• Нейромышечные болезни: атаксия Фридриха.
• Митохондриальные болезни.
• Синдромы мальформации.
• Амилоидоз: после 65 лет, прогрессирующая АВ блокада, синдром запястного канала, снижен QRS, эхокардиография (утолщены межпредсердная стенка, свободная стенка правого желудочка, АВ клапан), МРТ, аномальные легкие цепи иммуноглобулинов в плазме.
• Гемохроматоз.
• Саркоидоз.
• Лекарства: анаболические стероиды, гидроксихлорохин, такролимус.
• Эндокринные болезни: феохромоцитома, акромегалия.
С перегрузкой
• Артериальная гипертензия.
• Аортальный стеноз.
• Спортивное сердце.
• Ожирение.
Магнитно-резонансная томография
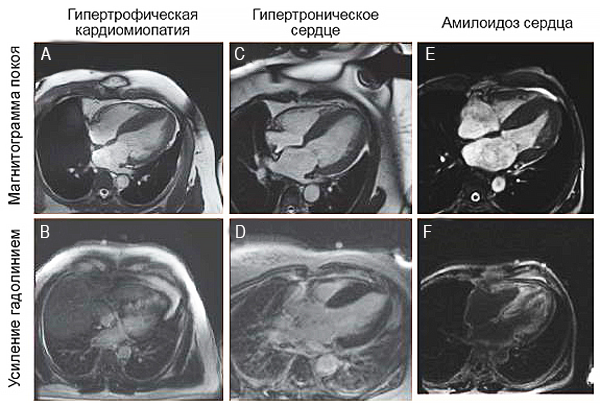
B — гетероганная зона рубца в перегородке, D — нет позднего усиления гадолиния, F — субэндокардиальное усиление обоих желудочков. Kumar P, et al. Future Cardiol. 2013;9:697–709.
ДИАГНОСТИКА СПОРТИВНОГО СЕРДЦА (EAPC/EACVI)
Отсутствуют в "серой зоне" гипертрофии левого желудочка (13–16 мм):
• Семейный анамнез внезапной сердечной смерти или гипертрофической кардиомиопатии.
• Выраженные аномалии ЭКГ: инверсия ST/Т, широкий и глубокий Q.
• Нормальный или уменьшенный конечно-диастолический размер левого желудочка (<54 мм).
• Аномальная геометрия или сегментарная (≥2 мм) гипертрофия левого желудочка.
• Обструкция выходного отдела левого желудочка.
• Аномальное диастолической расслабление/наполнение левого желудочка (E/A <1.0, септальная e0 <8 см/с).
• Диспропорция увеличения левого предсердия и желудочка.
• Положительное гадолиниевое усиление при магнитно-резонансной томографии сердца.
• Отсутствие изменений толщины стенки левого желудочка после прекращения тренировок.
Прогноз гипертрофической кардиомиопатии
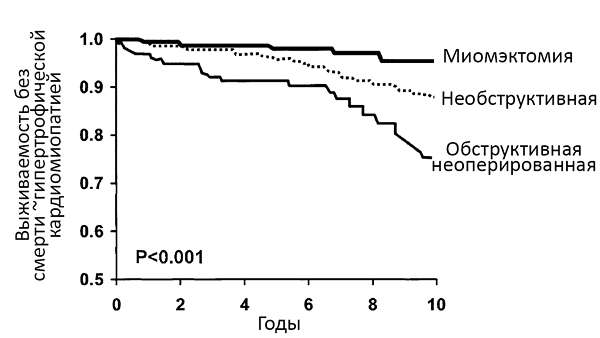
Ommen S, et al. J Am Coll Cardiol. 2005;46:470–6.
АМБУЛАТОРНОЕ НАБЛЮДЕНИЕ
• Клинический осмотр: ежегодно.
• Эхокардиография: ежегодно.
• Электрокардиография: ежегодно.
• Амбулаторное мониторирование ЭКГ: через 1–3 года.
• Магнитно-резонансная томография: через 3–5 лет.
• Стресс-тест: индивидуально, при ΔP <50 мм рт. ст.
Тактика ведения пациентов с гипертрофической кардиомиопатией (ESC)
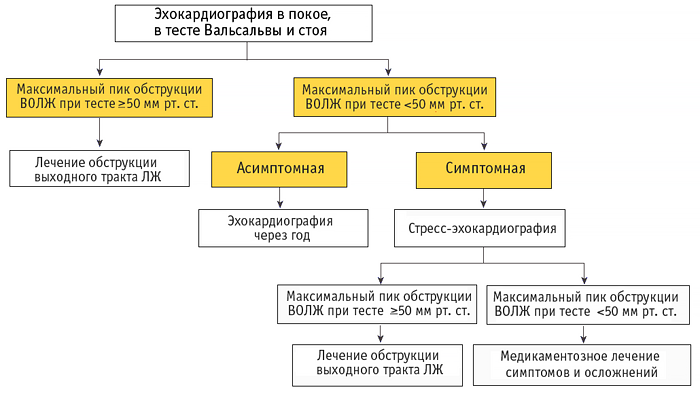
ВОЛЖ — выходной отдел левого желудочка сердца, ЛЖ — левый желудочек.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Гипертрофическая кардиомиопатия, обструктивная (35 мм рт. ст.). ХСН II ФК. Пароксизмальная фибрилляция предсердий, EHRA 2б. [I42.1]
□ Гипертрофическая кардиомиопатия, септальная, необструктивная. Пароксизмальная устойчивая мономорфная желудочковая тахикардия с синкопе. [I42.2]
□ Гипертрофическая кардиомиопатия с формированием дилатационной кардиомиопатии, ХСН со сниженной ФВЛЖ (21% 10.06.2019), II ФК, 2Б. Имплантированный кардиовертер-дефибриллятор (2018). [I42.0]
Прогресс в лечение заболевания
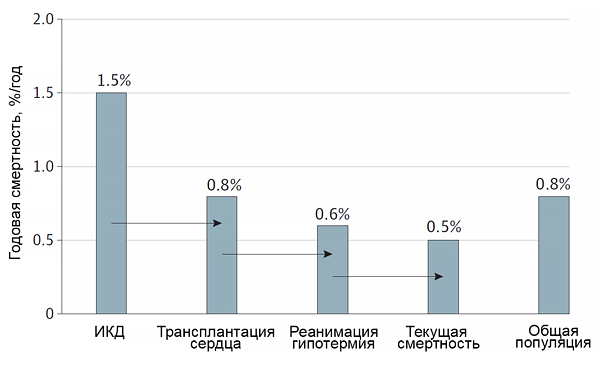
ИКД — имплантируемый кардиовертер-дефибриллятор. Maron B, et al. JAMA Cardiol. 2016;1:98–105.
ЛЕЧЕНИЕ
• Валсартан 320 мг/сут на ранней стадии (VANISH).
Обструктивная форма
• Бета-блокаторы невазодилатирующие (до 400–600 мг/сут, ЧСС <60 в мин) или верапамил пролонгированный (до 320–480 мг/сут) в максимально переносимых дозах, ± дизопирамид.
• Мавакамтен 10–15 мг/сут (EXPLORER-HCM).
• Септальная миомэктомия, септальная абляция.
• Двухкамерная кардиостимуляция.
Ангинозные боли
• Бета-блокаторы, верапамил/дилтиазем, ранолазин.
• Мышечный мостик: миомэктомия, коронарное шунтирование, не показаны нитраты.
Лечение сердечной недостаточности II–IV ФК без обструкции
• Сохраненная ФВЛЖ: бета-блокаторы/верапамил, низкие дозы диуретиков (тиазиды, петлевые).
• Сниженная ФВЛЖ: ИАПФ/БРА, бета-блокаторы, петлевые диуретики, антагонисты альдостерона.
Лечение аритмий
• Риск внезапной смерти: амиодарон, кардиовертер-дефибриллятор.
• Фибрилляции предсердий: амиодарон, соталол, дизопирамид, бета-блокаторы/верапамил, катетерная абляция.
• Оральные антикоагулянты при фибрилляции предсердий независимо от CHA2DS2-VASc (AHA/ACC).
Септальная миомэктомия vs абляциии
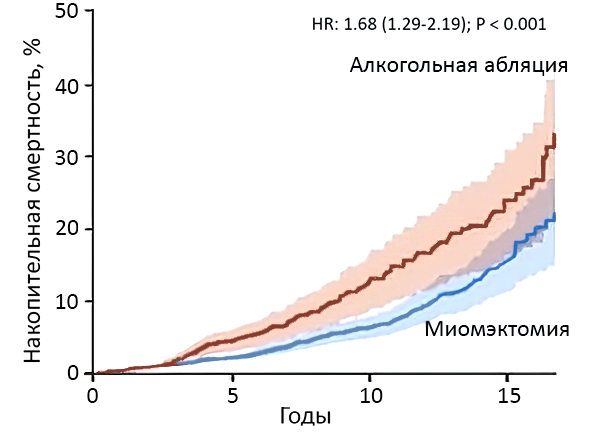
Cui Hao, et al. JACC. 2022;17:1647–55.
ПОКАЗАНИЯ ДЛЯ КАРДИОВЕРТЕРА-ДЕФИБРИЛЛЯТОРА (ESC)
Класс I (рекомендуется)
• Гемодинамически непереносимая желудочковая тахикардия или фибрилляция желудочков.
Класс IIа (целесообразно)
• Пациенты в возрасте ≥16 лет с предполагаемым 5-летним риском внезапной смерти ≥6%.
• Пациенты в возрасте ≥16 лет с промежуточным 5-летним риском внезапной смерти (4–6%) и значительным поздним гадолиниевым усилением (≥15% массы левого желудочка), или ФВЛЖ <50%, или аномальной реакцией АД при стресс-тесте, или аневризмой верхушки левого желудочка, или патогенной мутацией в генах белков саркомера.
• У детей до 16 лет с предполагаемым 5-летним риском внезапной смерти ≥6% (HCM Risk-Kids).
• Гемодинамически переносимая устойчивая мономорфная желудочковая тахикардия.
• При рецидивирующих, симптомных желудочковых аритмиях или повторных разрядах ИКД рассмотреть лечение антиаритмическими препаратами.
Причины смерти пациентов ≥60 лет с гипертрофической кардиомиопатией
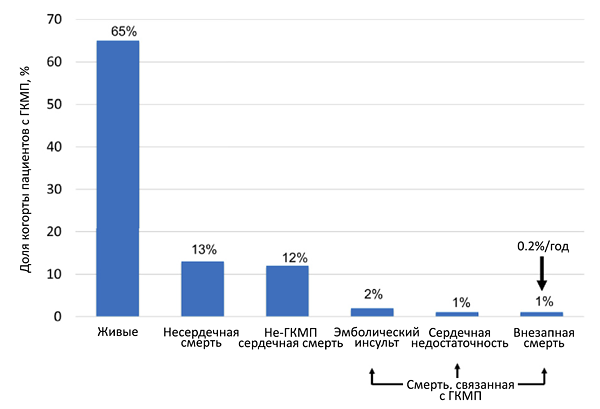
Maron B, et al. Circulation 2013;127:585–93.