Фибрилляция предсердий
"Если болезнь не захвачена в начале, то запоздалые средства бесполезны" Овидий
Фибрилляция предсердий, возраст и смертность
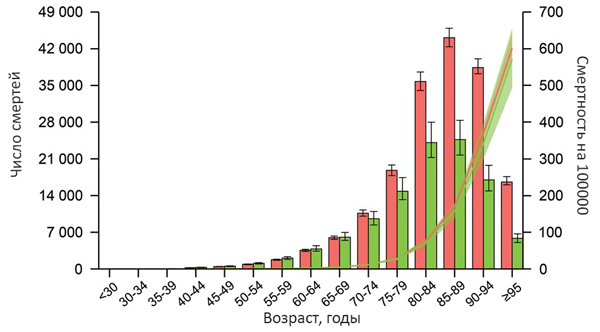
Dai H, Eur Heart J - Quality of Care and Clinical Outcomes. 2021;6:574–82.
ОПРЕДЕЛЕНИЕ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ
Фибрилляция предсердий — прогрессирующая тахиаритмия с некоординированной активацией и неэффективными сокращениями предсердий, ассоциирующаяся с повышением риска тромбоэмболий (AHA/ACC/HRS, с дополнением).
Триггеры фибрилляции предсердий вне легочных вен
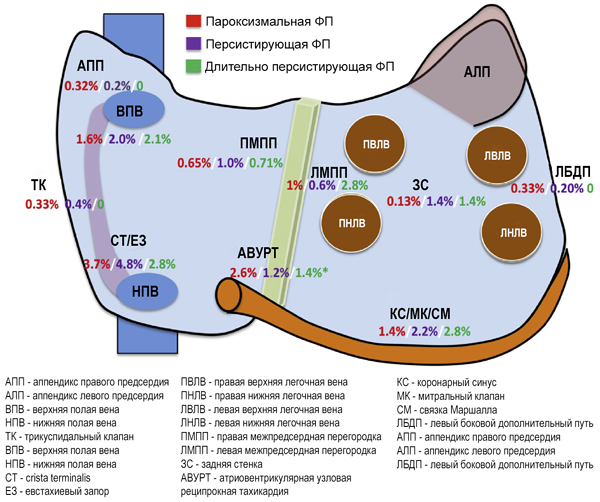
Santangeli P, et al. Heart Rhythm. 2016;13:374–82.
ФАКТОРЫ РИСКА ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ
Поражение предсердий
• Гипертоническое сердце.
• Кардиомиопатии (первичные, вторичные), миокардит, перикардит.
• Пороки сердца: митрального клапана, дефект межпредсердной перегородки.
• Легочное сердце (острое, хроническое).
• Операции на сердце: коронарное шунтирование, митральная вальвулотомия, протезирование митрального клапана.
Другие аритмии
• Синдром слабости синусового узла.
• Дополнительные АВ пути (синдром WPW).
• Тахиаритмии: трепетание предсердий, предсердные тахикардии, АВ реципрокная тахикардия.
Системные нарушения
• Гипертиреоз, феохромоцитома, первичный альдостеронизм, диабет, ХОБЛ, хроническая болезнь почек.
• Метаболические нарушения: гипокалиемия, гипоксия, алкогольная интоксикация.
• Субарахноидальное кровоизлияние, большой инсульт.
• Лекарства: сердечные гликозиды, симпатомиметики, теофиллин.
Врожденные
• Моногенные: кардиомиопатии (синдромы короткого/удлиненного QT, Бругады, гипертрофическая кардиомиопатия).
• Полигенные (идиопатические): около 30%.
Фиброз предсердий и течение аритмии
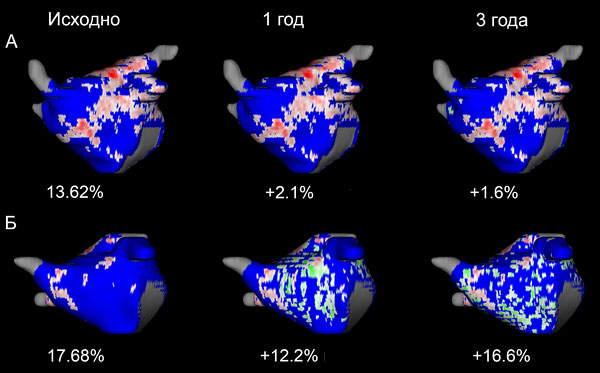
Отсутствие роста фиброза и рецидивов (А), прогрессирование фиброза с рецидивами (Б) после абляции. Gal P, Marrouche N. Eur Heart J. 2017;38:14–9.
СИМПТОМЫ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ
• Утомляемость.
• Сердебиение.
• Одышка.
• Гипотензия.
• Головокружение, синкопе.
• Сердечная недостаточность.
Частота фибрилляции предсердий после ишемического инсульта
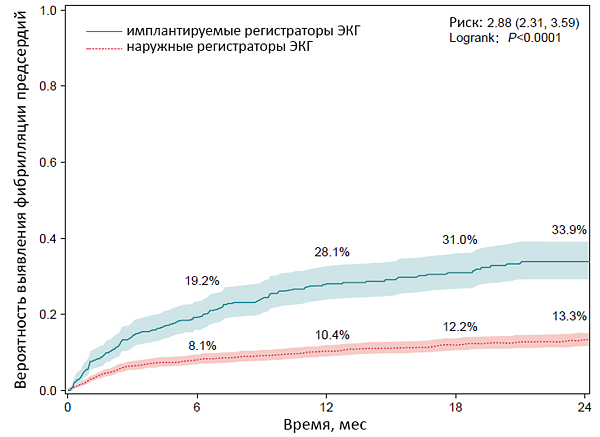
Boriani G, et al. EP Europace. 2023;9:euad212.
КЛАССИФИКАЦИЯ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ (ESC; EHRA)
Течение (МКБ-10)
• Пароксизмальная (I48.0): <7 сут.
• Персистирующая (I48.1): >7 сут.
• Длительно персистирующая (I48.1): >12 мес.
• Постоянная (I48.2): отказ от восстановления синусового ритма.
Симптомы (EHRA)
• 1 класс: нет симптомов.
• 2а класс: повседневная активность не ограничена симптомами.
• 2b класс: повседневная активность не ограничена, но симптомы ФП беспокоят пациента (показан контроль ритма).
• 3 класс: повседневная активность ограничена симптомами.
• 4 класс: повседневная активность невозможна.
Осложнения
• Кардиоэмболический инсульт.
• Периферические тробомбоэмболии (почек, селезенки, нижних конечностей).
• Кардиомиопатия.
• Сердечная недостаточность.
Коморбидность и фибрилляция предсердий
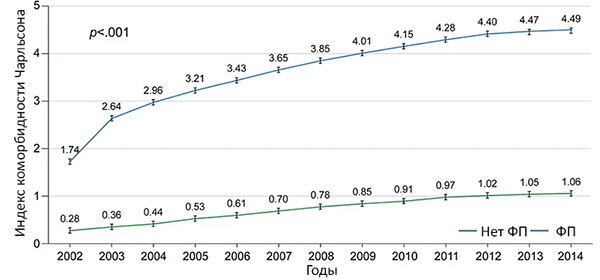
Lip G. Int J Arrh. 2023;1:4. ФП — фибрилляция предсердий.
ДИАГНОСТИКА АРИТМИИ
• ЭКГ покоя (длительная запись в отведении II или V1).
• Tонометры с детектором фибрилляции предсердий.
• Холтеровское мониторирование ЭКГ 24 ч – 7 сут (длительность эпизода ≥30 с).
• Событийное мониторирование ЭКГ.
• Регистрация ЭКГ с помощью мобильных устройств.
• Многодневная регистрация с помощью портативных мониторов ЭКГ.
• Имплантируемые устройства для длительной регистрации ЭКГ (Reveal).
Электрокардиограмма
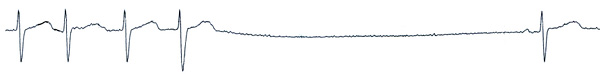
Обмороки у женщины 71 года.
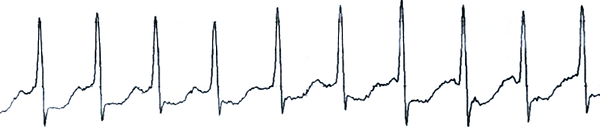
Сердцебиение, слабость, пресинкопе у женщины 73 лет.
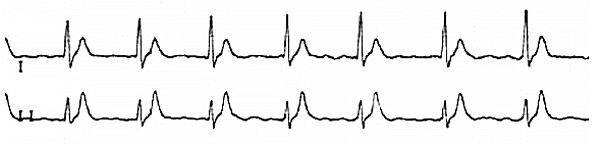
Фибрилляция предсердий у пациента с синдромом короткого интервала QT.
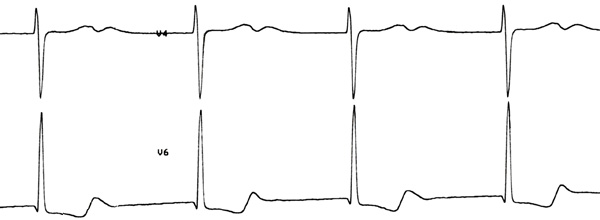
Мелковолновая форма ФП с полной АВ блокадой и замещающим ритмом из АВ соединения.
ДИАГНОСТИКА ЛАБОРАТОРНАЯ
• Эхокардиография трансторакальная.
• Эхокардиография чреспищеводная (по показаниям).
• Магнитно-резонансная томография головного мозга.
• Тропонин, мозговой натриуретический пептид.
• Тиреотропный гормон, свободный тироксин (Т4), (свободный трийодтиронин (Т3)).
• Коагулограмма: МНО (варфарин), разведенное тромбиновое или экариновое время (дабигатрана этексилат), анти-Ха активность (апиксабан, ривароксабан).
• Калий, магний, глюкоза, креатинин плазмы.
Варианты течения фибрилляции предсердий
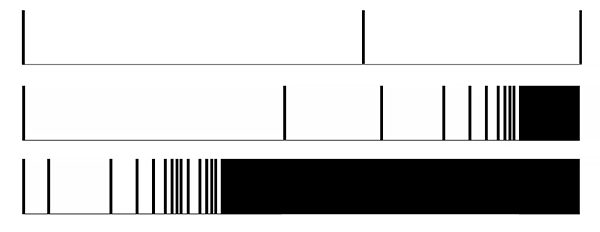
ФОРМУЛИРОВКА ДИАГНОЗА
□ Длительно персистирующая фибрилляция предсердий, тахиаритмическая кардиомиопатия, ХСН III ФК. [I48.1]
□ Гипертоническая болезнь. ХСН с сохраненной ФВЛЖ, II ФК. Пароксизмальная фибрилляция предсердий, EHRA 2b. [I48.1]
□ Стабильная стенокардия III ФК, инфаркт миокарда (2017). СССУ: брадикардия 20–40 в мин, паузы 3–6 сек с синкопе, персистирующая фибрилляция предсердий, EHRA 3. [I20.8]
□ Синдром WPW: пароксизмальная фибрилляция предсердий с ЧСС до 280 в мин, частые синкопе. [I45.6]
□ Ревматический тяжелый стеноз митрального клапана (ΔP 80 мм рт. ст.), постоянная фибрилляция предсердий, ХСН III ФК, IIA. Ишемический инсульт, правосторонний гемипарез (2019).
□ Кардиоэмболический инсульт в бассейне средней мозговой артерии слева (гемипарез, моторная афазия). Постоянная фибрилляция предсердий. [I63.4]
Эффективность парентеральных антиаритмиков при недавней фибрилляции предсердий
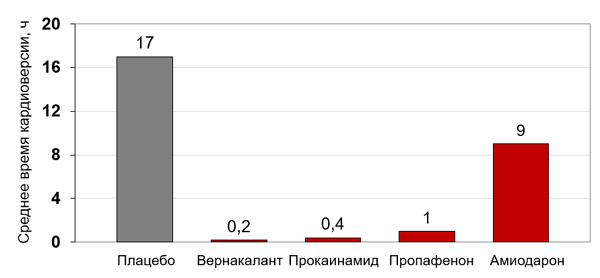
Kochiadakis G., et al., 2007; Ritz B. et al., 2019; Stiell I. et al., 2020.
ОСНОВНЫЕ ПОДХОДЫ К ЛЕЧЕНИЮ
• Контроль ритма: кардиоверсия (электрическая или медикаментозная) и поддержание синусового ритма (антиаритмики, абляция, хирургия).
• Контроль ЧСС: сохранение ФП со снижением частоты сокращений желудочков (медикаменты, деструкция АВ узла + кардиостимулятор).
• Профилактика тромбоэмболий: оральные антикоагулянты (варфарин, прямые), предсердные окклюдеры.
Тромб в предсердии после кардиоверсии на фоне "оглушения"
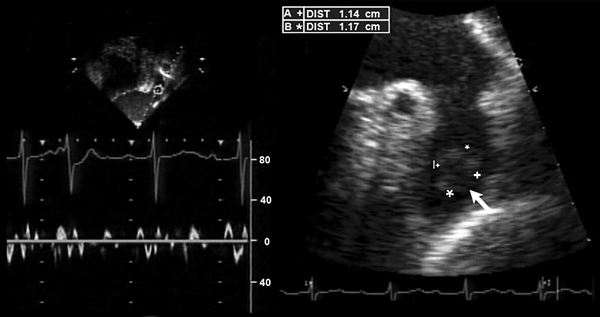
Melduni R, et al. Circulation. 2008;118:e699–e700.
ВОССТАНОВЛЕНИЕ СИНУСОВОГО РИТМА (ESC; AHA/ACC/HRS)
• Амиодарон: 5 мг/кг в/в за 1 ч и далее инфузия 50 мг/ч.
• Амиодарон: 600 мг 4 нед, 400 мг 4 нед, далее 200 мг/сут per os.
• Прокаинамид: 1000 мг в/в, скорость 20–30 мг/мин.
• Пропафенон: 2 мг/кг в/в за 10 мин.
• Пропафенон: внутрь 600 мг при массе тела ≥70 кг и 450 мг остальным однократно.
• Электроимпульсная терапия: 200–360 дж монофазного разряда или 100–200 дж бифазного разряда.
Медикаментозное лечение фибрилляции предсердий
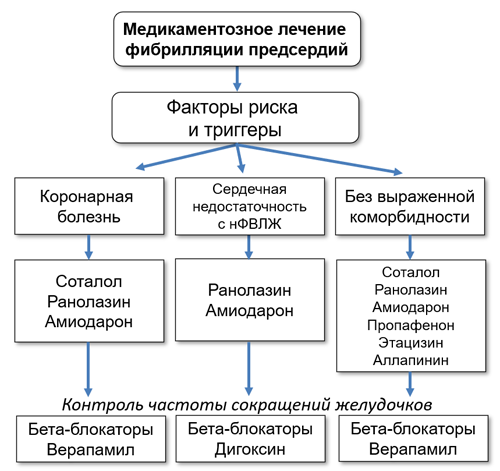
нФВЛЖ — низкая фракция выброса левого желудочка.
ПРОФИЛАКТИКА АРИТМИИ (КОНТРОЛЬ РИТМА)
• Контроль триггеров: алкоголь, медикаменты, электролитный баланс.
• Отказ от курения (фактор риска госпитализаций и смертности).
• Лечение коморбидных болезней (гипертензии, ожирения...).
• Антиаритмики: соталол (80–160 мг 2 раза), пропафенон (150–300 мг 3 раза), ранолазин (500–1000 мг 2 раза), амиодарон.
• Катетерная абляция.
Контроль частоты сердечных сокращений и риск сердечно-сосудистых событий при непароксизмальной фибрилляции предсердий
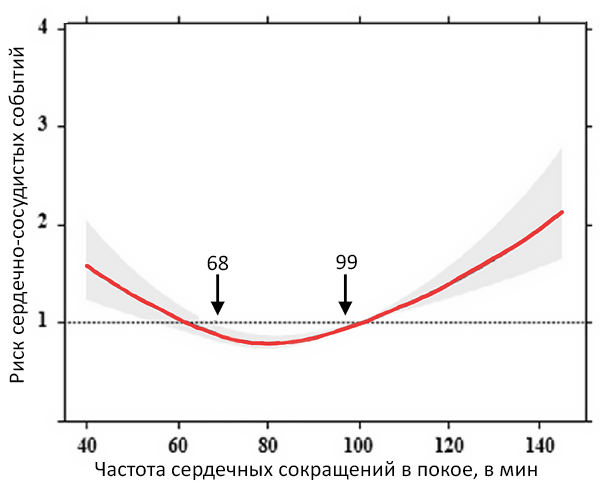
Park H, et al. Int J Arrhyth. 2023;1:15.
ЛЕЧЕНИЕ ИНВАЗИВНОЕ
• Катетерная абляция (радиочастотная, криогенная): циркулярная изоляция легочных вен (Haissaguerre M, 1998).
• Полная АВ блокада + кардиостимулятор.
• Хирургическое создание "лабиринта" в предсердиях.
Криоабляция или антиаритмики для стартовой терапии пароксизмальной фибрилляции предсердий
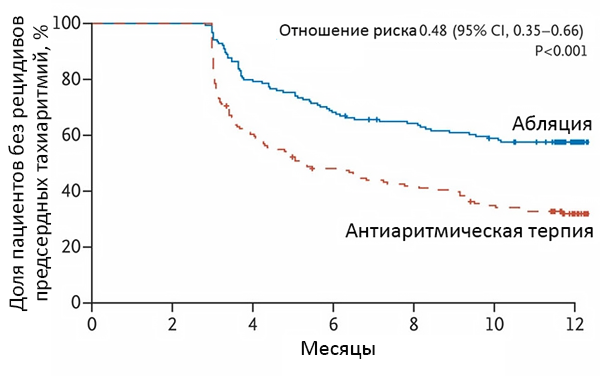
Andrade J, et al. N Engl J Med. 2023;2:105–16.
Локализация триггеров при пароксизмальной фибрилляции предсердий
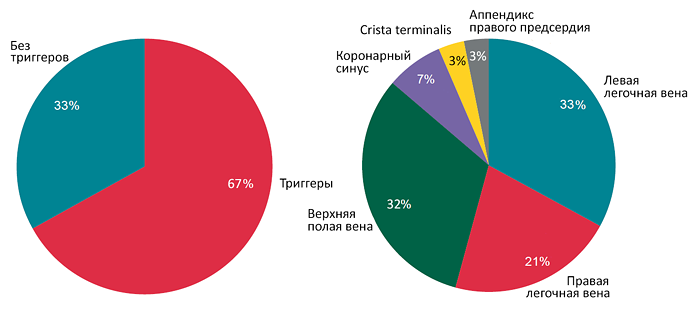
Dong Y, et al. EP Europace. 2024;3:euae039.
ПОКАЗАНИЯ ДЛЯ КАТЕТЕРНОЙ АБЛЯЦИИ (ESC)
Рекомендовано
• Пароксизмальная или персистирующая фибрилляция предсердий с рефрактерностью или непереносимостью антиаритмических препаратов I или III класса для уменьшения симптомов.
• Кардиомиопатия, индуцируемая тахиаритмией, для уменьшения дисфункции левого желудочка независимо от симптомов.
Целесообразно
• Пароксизмальная или персистирующая фибрилляция предсердий с рефрактерностью или непереносимостью бета-блокаторов для уменьшения симптомов.
• Изоляция легочных вен как начальная терапия пароксизмальной фибрилляции предсердий для уменьшения симптомов у выбранных пациентов.
• Фибрилляция предсердий в сочетании с сердечной недостаточностью и низкой фракцией выброса левого желудочка для снижения госпитализаций с сердечной недостаточностью и повышения выживаемости.
• Брадикардия, связанная c фибрилляцией предсердий, или симптомные паузы после окончания тахиаритмии с целью избежать имплантации кардиостимулятора.
• Повторная изоляция легочных вен при рецидиве симптомной фибрилляции предсердий, если первая процедура уменьшила симптомы.
Фиброз вокруг легочных вен после абляции
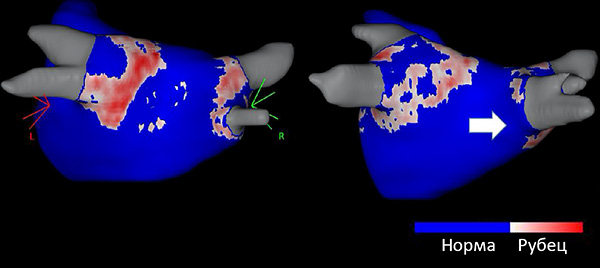
Магнитно-резонансная томография: фиброз с просветами около правых легочных вены. Sciacca V, et al. EP Europace. 2023;4:1392–9.
КОНТРОЛЬ ЧАСТОТЫ СЕРДЕЧНЫХ СОКРАЩЕНИЙ
• Бета-блокаторы: атенолол, метопролол, карведилол.
• Антагонисты кальция: верапамил, дилтиазем.
• Другие препараты: дигоксин, амиодарон.
• Катетерная абляция с деструкцией АВ соединения и имплантацией кардиостимулятора.
Осложнения катетерной абляции фибрилляции предсердий
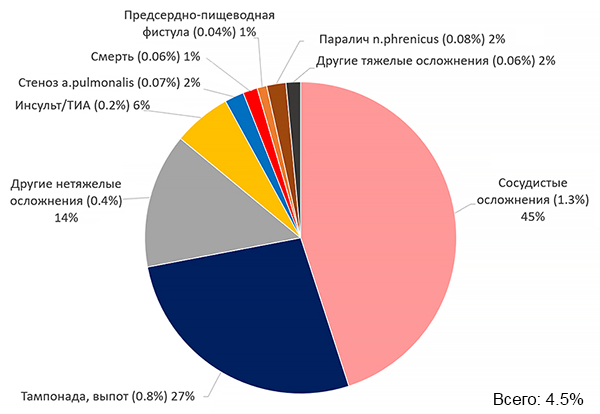
Benali K, et al. JACC. 2023;21:2089–99. ТИА — транзиторная ишемическая атака.
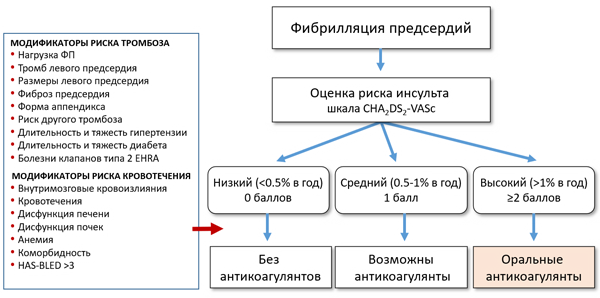
ПОКАЗАНИЯ К ОРАЛЬНЫМ АНТИКОАГУЛЯНТАМ
• Кардиоэмболический инсульт, транзиторная ишемическая атака, тромбоэмболия.
• Шкала CHA2DS2-VASc ≥2 (без учета пола).
• Стеноз митрального клапана.
• Гипертрофическая кардиомиопатия.
Выбор антикоагулянтов по шкале CHA2DS2-VASc
ПРОФИЛАКТИКА ТРОМБОЭМБОЛИЙ
• Варфарин 5–7,5 мг/сут (с контролем МНО каждые 1–3 мес, цель: 2.0–3.0).
• Апиксабан 5 мг дважды (2.5 мг дважды если 2 критерия [возраст ≥80 лет, вес ≤60 кг, креатинин ≥132 ммоль/л]).
• Ривароксабан 20 мг однократно.
• Эдоксабан 30–60 мг однократно.
• Дабигатрана этексилат 150 мг дважды (110 мг дважды при рСКФ 30–44 мл/мин/1.73 м², риск кровотечений).
• Аспирин ± клопидогрел (недостаточный эффект).
• Окклюзия ушка (аппендикса) левого предсердия.
Риск артериальных тромбоэмболий при фибрилляции предсердий
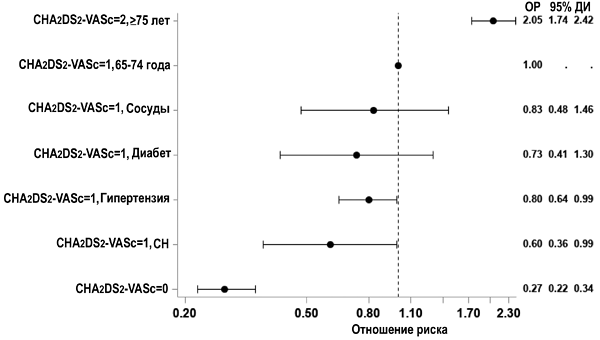
СН — сердечная недостаточность. Østergaard L, et al. Circulation. 2024;10:764–73.
ПРИЧИНЫ ИЗМЕНЕНИЯ АКТИВНОСТИ ВАРФАРИНА
Снижение эффекта
• Медикаменты: азатиоприн, антациды, барбитураты, карбамазепин, метимазол, циклоспорин.
• Продукты с высоким содержанием витамина К1: белокочанная капуста, шпинат, салат, брокколи, зеленые бобы, фасоль, зеленый чай.
• Употребление алкоголя.
• Курение.
• Гипотиреоз.
• Почечная недостаточность.
• Отсутствие приверженности лечению.
• Нарушение всасывания при заболеваниях кишечника.
• Врожденный повышенный метаболизм.
• Полиморфизм гена VKORC1, кодирующего витамин-K-эпоксидредуктазу (генотип AA) и гена CYP2C9 цитохрома P450 (генотип *1/*1).
Повышение эффекта
• Медикаменты: аллопуринол, антибактериальные (ко-тримоксазол, макролиды, метронидазол, цефалоспорины, фторхинолоны), антиаритмики (амиодарон, пропафенон, хинидин), антидепрессанты (амитриптилин, сертралин, пароксетин, флуоксетин, флувоксамин, зверобой), глибенкламид, дигоксин, левотироксин, метотрексат, омепразол, статины, фибраты.
• Лихорадка.
• Гипертиреоз.
• Декомпенсация сердечной недостаточности.
• Печеночная недостаточность.
• Употребление алкоголя.
• Полиморфизм гена VKORC1, кодирующего витамин-K-эпоксидредуктазу (генотип GG) и гена CYP2C9 цитохрома P450 (генотипы *2/*2, *2/*3, *3/*3).
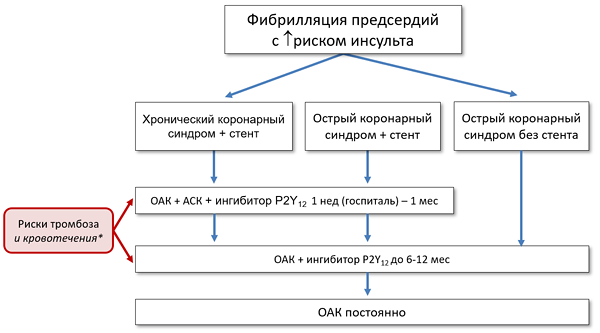
Антитромботическая терапия фибрилляции предсердий и коронарных синдромов (ESC)